多系统萎缩
多系统萎缩是一种病因不明、中老年起病的神经系统罕见疾病。该病累及锥体外系、锥体系、小脑和自主神经系统,以进展性自主神经功能障碍如尿频、尿急、尿失禁,伴帕金森症状如运动迟缓、小脑性共济失调症状如步态不稳为主要临床特征。该病目前无特效疗法,预后较差,平均生存时间为6年。
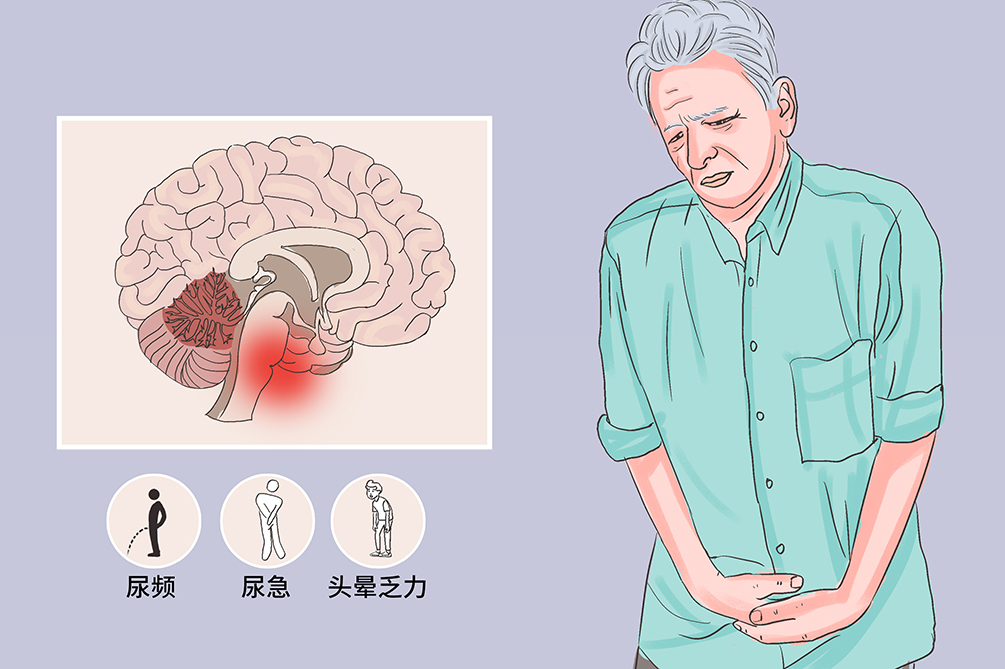
按照临床症状,可分为三个亚型:
MSA-P型
以往称纹状体-黑质变性,以帕金森病样症状为主要表现。
MSA-C型
以往称橄榄体-脑桥-小脑萎缩,以小脑症状为主要表现。
MSA-A型
以往称Shy-Drager综合症,以自主神经功能障碍为主。
病因多系统萎缩的病因尚不清楚,流行病学和临床特征显示可能是环境因素和基因因素的共同作用。
主要病因少突胶质细胞胞质内包涵体
少突胶质细胞胞质内包涵体是 MSA的组织学特点,少突胶质细胞在发病机制中起重要作用。应用多聚丙烯酰胺凝胶电泳可将少突胶质细胞胞质内包涵体分离出多种蛋白带,其中主要含有α-突触核蛋白、微管蛋白和泛素,这些蛋白质均为细胞骨架蛋白。MSA是α-突触核蛋白基因突变导致α-突触核蛋白编码和结构发生神经生物化学异常的突触核蛋白病。
神经元凋亡
有人认为其发病机制与神经元凋亡有关。神经系统存在两种类型的神经元死亡,即坏死和凋亡。发生凋亡时细胞膜保持着完整性,仅表现为细胞体积变小,细胞器结构和形态均存在,溶酶体成分保存,核染色质浓缩,内源性DNA内切酶激活,使DNA降解产生DNA片段和凋亡小体。
流行病学MSA在亚洲人、高加索人及非洲人中均有发病,目前相关的流行病学资料仍较少。MSA的患病率为(1.9~4.9)/10万人,年发病率约0.6/10万人,该疾病好发于50岁以上人群,其年发病率约3/10万。也有学者认为MSA的发病率远高于目前的报道,因为MSA在病程的早中期常误诊为其他疾病。MSA常于34~83岁起病,平均发病年龄为60岁,并无明显的性别差异,病程2~12年,平均病程6年。
好发人群50岁以上中老年人群,可能与神经系统退行性改变有关。
帕金森病、Lewy体痴呆、阿尔茨海默症等变性疾病患者可能好发,该人群可能随着机体功能的下降,所以容易引起神经元凋亡的症状。
症状多系统萎缩累及锥体外系、锥体系、小脑和自主神经系统,典型症状有尿频、尿急、尿失禁、勃起功能障碍、头晕乏力、运动迟缓、强直震颤、步态不稳等。该病起病隐匿,进展较快,预后较差,可能伴有尿路感染、外伤等并发症。
典型症状帕金森症状
MSA患者常早期出现肌张力增高,运动迟缓,多双侧同时受累,但严重程度可不一,常可表现为表情缺乏、面具脸、小字征,齿轮样肌张力增高或者铅管样肌张力增高等。而震颤少见,尤其是静止性震颤罕见;姿势步态异常常早期出现,表现为行走时躯干前冲,上肢摆动减少,容易跌倒。少数患者肌张力障碍症状表现为有吞咽困难、发音不清、鼻音重等。上述症状常进行性加重,对左旋多巴替代治疗反应常较差,仅20%~30%有效,即使有效,也常演变为左旋多巴诱导的肌运动障碍。
小脑性共济失调症状
常较晚出现,仅5%的患者以小脑性共济失调症状起病。常见表现包括进行性加重的步态异常,易向两侧跌倒、精细运动困难、意向性震颤、构音障碍、小脑性眼球运动受损等。
自主神经功能不全症状
大多数MSA患者均有不同程度的自主神经功能不全症状,可为唯一症状。其典型症状如下:
泌尿生殖系统功能障碍
MSA患者常早期出现尿频、尿急、尿不尽、夜尿增多及尿失禁等排尿障碍症状,在疾病晚期常可表现为尿潴留。在男性患者中常有勃起困难,但在中老年男性中该症状常被忽视。
心血管系统功能障碍
常表现为血管反射功能障碍,以直立性低血压为特征性表现,临床表现为与体位变化相关的头晕,眼花,面色苍白等不适感,严重者可出现反复的昏厥发作。
其他自主神经功能障碍
MSA患者常有排汗障碍,表现为全身性无汗、少汗或夜间多汗。某些患者表现为呼吸系统症状,如鼾声、吸气性喘鸣、睡眠呼吸暂停等。
睡眠障碍
睡眠障碍在MSA患者中非常常见,常表现为睡眠片段、日间过度嗜睡和快速眼动睡眠行为异常等。目前研究认为RBD是MSA患者最早的症状,从RBD的出现到运动障碍症状及自主神经症状出现,常需至少15年的病程。也有学者提出,RBD是MSA的预警征或红旗征,早期RBD的识别有助于疾病的早期诊断及预后的改善。
其他自主神经功能不全症状
包括手足发冷、口干、瞳孔调节异常和便秘等。
其他临床表现
可表现为锥体系症状,如肢体无力、肌张力增高腱反射亢进、病理征阳性、假性延髓性麻痹等,累及脊髓时可有四肢肌萎缩、肌束震颤、下肢感觉减退、反射消失等。少数患者出现抑郁、焦虑等精神行为异常及以执行力受损为主的认知功能障碍。
其他症状其他可能症状还有早期姿势异常、肢体痉挛、吞咽困难、打鼾、叹息样呼吸、声带麻痹等。部分患者还有表情淡漠、情绪低落,甚至抑郁状态,认知功能减退。
并发症尿路感染
自主神经障碍导致的尿频、尿急、尿失禁等泌尿系统症状可能提高尿路感染可能,其中下尿道感染是此病死亡的主要原因。
头颅或全身外伤
小脑和锥体束症状如步态共济失调、肢体动作不协调等易造成患者跌倒,引发头颅或全身的外伤。
痴呆
可能与胶质细胞中α突触核蛋白的聚集有关,α突触核蛋白是Lewy体的主要成分,Lewy体可见与部分帕金森病、Lewy体痴呆等。
深静脉血栓
因活动受限长期卧床易导致深静脉血栓。
就医出现帕金森样运动障碍和自主神经功能障碍症状时,应尽早前往神经内科就诊,行神经电生理检查、影像学检查、量表评估等检查进行临床诊断。
就医指征出现如前所述的帕金森样运动障碍和自主神经功能障碍症状时,特别是首发症状为膀胱功能障碍,男性为勃起功能障碍时,应尽早就医。
已经确诊的患者如果出现误吸呛咳、睡眠暂停、严重感染等危及生命情况,应即时就医。
就诊科室大部分患者就诊神经内科。
如出现尿路感染就诊泌尿外科,头部外伤急诊就诊,深静脉血栓就诊血管外科等。
医生询问病情最近有无记忆力减退或者动作迟缓的情况?
运动障碍、肢体不协调是一过性的还是持续性?
目前都有什么症状?(如不明原因的体位性低血压、运动迟缓、姿势异常、步态共济失调、肢体动作不协调等)
是否有以下症状?(如尿频、尿急、尿失禁等症状)
既往有无其他的病史?
需要做的检查神经电生理检查
肛门括约肌肌电图反映Onuf核的变性,阳性率高,有助于该病的早期诊断。
卧立位血压检测
测量平卧位及由卧位站起后不同时间的血压,同时测量心率变化,站立3分钟内血压较平卧时下降≥30/15mmHg,且心率无明显变化者为阳性(体位性低血压)。
膀胱功能评价
有助于早期发现神经源性膀胱功能障碍。
影像学
核磁共振(MRI)可检测出是否出现幕下结构异常,基底节异常。
量表评估
“统一多系统萎缩评估量表”(UMSARS)用于评估MSA严重程度和检测病情变化。
影像学检查
多系统萎缩有相对特征的MRI表现,包括T1,像可见壳核、小脑、脑干萎缩,呈稍短T1,信号,T2。像见双侧壳核后外侧有裂隙状的短T2。信号(相对于苍白球),红核和黑质间正常的长T2,信号区变窄,经尸检证实这种裂隙状的短T2。信号改变与显著的小胶质细胞、星形胶质细胞增生以及病理性铁质沉积有关,而且这种改变多不对称。至少20%的多系统萎缩患者可以有上述MRI表现,PET也可发现中枢神经系统纹状体、黑质、橄榄、脑桥和小脑等多处出现代谢降低区。
诊断标准Gilman诊断标准:
自主神经功能障碍或排尿功能障碍
体位性低血压和(或)小便失禁(伴男性勃起功能障碍)。
帕金森病样症状
运动减少,加上强直、姿势不稳、震颤(至少1项)。
小脑性共济失调
共济失调步态、构音障碍、肢体性共济失调、或持续侧视诱发眼震(至少1项)。
锥体束功能障碍
巴氏征阳性、腱反射亢进。
鉴别诊断帕金森病
表现为静止性震颤、强直、动作减少,可有自主神经功能不全,但不如多系统萎缩严重,对多巴胺治疗效果好。但在临床诊断为特发性帕金森病的患者中,有将近10%的患者病理学检查结果证实符合多系统萎缩的诊断标准。
体位性低血压
由于调节和维持正常血压的神经或心血管系统功能障碍,无法使血压随体位发生相应的变化所出现的低血压状态。临床特征表现为血压在直立后7min内突然下降,大于15mmHg,不伴帕金森样症状和小脑症状。
老年性直立性低血压
为单纯的自主神经系统功能障碍,不伴帕金森样症状和小脑症状,与老年人血压增高以及老年人对血浆去甲肾上腺素随体位改变的反应增强有关,常由低血容量性、药物性.排尿性等低血压反应诱发。
阿尔茨海默病
隐袭起病,持续进行性的智能衰退无缓解,中后期可出现性格改变。病理特征为老年斑,神经元纤维缠结和神经元丢失,而多系统萎缩患者多不伴有智能衰退。
治疗多系统萎缩病因尚未明确,目前无特效疗法,只能对已确诊的患者进行对症治疗、精心护理,尽量提高患者的生活质量。
治疗周期 多系统萎缩患者需长期持续性治疗,无法治愈。 药物治疗左旋多巴胺
针对帕金森病样运动障碍,但反映较差,同时可用单胺氧化酶抑制剂、多巴胺受体激动剂,疗效仍有限。
α1受体激动剂
如盐酸米多君、屈昔多巴,可提高收缩压,改善头晕,也可治疗尿失禁。
西地那非
勃起功能障碍的男性患者可使用,常见的不良反应为消化不良、腹泻、口干等现象。
奥昔布宁、米拉贝隆等
针对排尿功能受损,用于尿失禁、尿急、尿频等膀胱过度活动的症状,常见的不良反应为会引起头痛、乏力或者口干的现象。
手术治疗该病无有效手术治疗。
物理治疗穿弹力袜、使用腹带以减少下肢血液淤积,增加回心血量,缓解体位性低血压。
预后多系统萎缩不能治愈,预后较差,80%患者在出现运动障碍五年后瘫痪。
能否治愈多系统萎缩不能治愈。
能活多久多系统萎缩患者平均生存时间为9年,仅20%病人存活期可超过12年。发病年龄低、有吞咽困难、糖尿病、帕金森病评分高、经常喘鸣患者提示预后差、生存时间短。
饮食多系统萎缩患者应注意饮食调理,适当进食维生素和蛋白质丰富的食物,以补充机体能量消耗。
饮食调理高盐高钠饮食,增加饮水,以保持血容量。
少食多餐,避免因饮食过量造成大脑血供不足,多摄入含纤维丰富的食物,避免便秘。
宜吃富含维生素、铁、钙、锌丰富的蔬菜,以及蛋白质含量丰富的食物,如西红柿、豆浆、菠菜等。
忌吃苦寒、辛辣的蔬菜,如苦瓜、辣椒,禁忌油腻的肉食。
可适当高盐饮食、增加饮水量以缓解低血压。
多系统萎缩患者日常注重安全防护,避免误吸、摔倒等情况发生,注意清洁卫生,配合物理疗法以缓解症状,注意保持心情舒畅。
日常护理清洁卫生
防止长期卧床导致压疮、不洁导致尿路感染等。
安全防护
避免误吸、低血压等症状造成窒息、摔倒等。
配合物理疗法
使用弹力袜、腹带等,可抬高卧位时患者头部。
适当降温
炎热天气减少室外活动,洗澡避免水温过高。
特殊注意事项应用α1受体激动剂(盐酸米多君)患者应注意其不良反应,包括心率减慢、尿潴留、卧位时血压升高等。
预防 早期筛查对于出现早发症状(泌尿系统症状、男性勃起功能障碍)的患者,及早就诊诊断、对症治疗。
预防措施多系统萎缩尚无有效预防措施。
参考文献
[1]王维治.神经病学.第5版[M].北京:人民卫生出版社,2004.
[2]匡培根.神经系统疾病药物治疗学[M].北京:人民卫生出版社,2002.
[3]吴江.神经病学[M].北京:人民卫生出版社,2010.
[4]吴江,贾建平.神经病学.第3版[M].北京:人民卫生出版社,2015.
本文出处:https://jk.yebaike.cn/view/179.html

 微信扫一扫
微信扫一扫