脑积水
脑积水是由各种因素引起循环系统内脑脊液不断增加,同时脑实质相应减少,脑室相应扩大伴头颅增大和颅内压增高。常发生在脑室内,也可累及蛛网膜下腔,其原因不外是脑脊液产生过多、脑脊液吸收障碍或脑脊液循环受阻三类。脑脊液产生过多主要是由于脉络丛乳头状瘤,临床上更常接触的是后面两类情况。由于颅内出血、炎症、肿瘤、畸形等情况使得脑脊液不能顺利通畅地回流,积存在脑室系统中,引起颅内压升高和神经功能障碍等一系列临床表现。
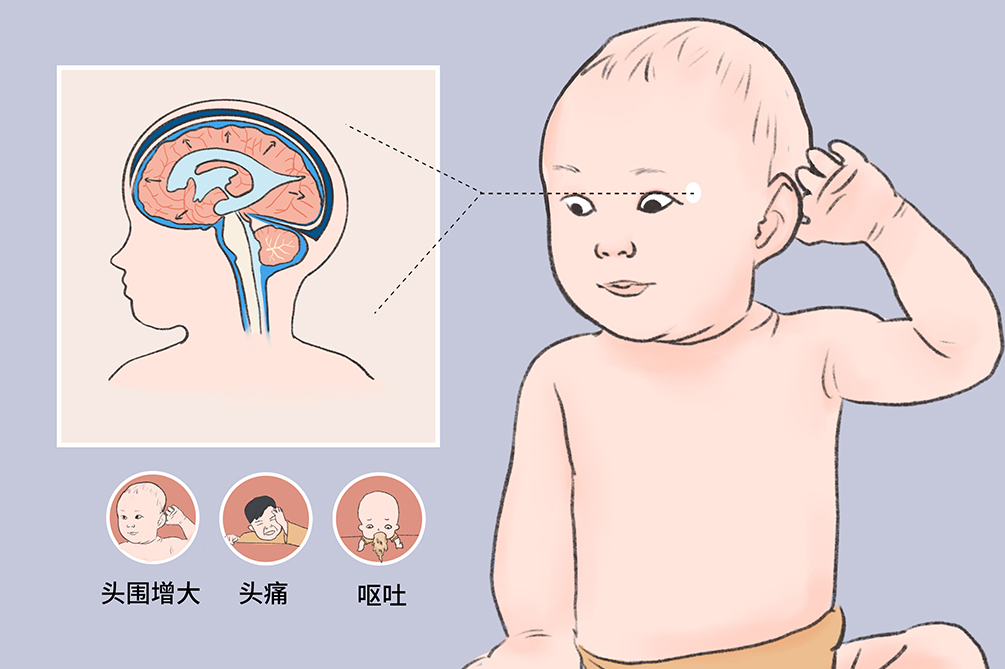
代偿性脑积水
脑脊液含量增加而压力正常,脑脊液过多是脑萎缩的一种代偿形式,见于先天性大脑发育不全及后天性脑萎缩。
阻塞性脑积水
是指脑室系统或第四脑室的出口处有阻塞,导致脑脊液流至蛛网膜下腔或脑池发生障碍,出现阻塞部位平面以上的脑室系统显著扩大,临床表现为颅高压症状、神经功能障碍、表情呆滞、智力减退等,平片可见颅腔增大、颅缝分离、蝶鞍加深扩大。
交通性脑积水
交通性脑积水是由于脑脊液产生过多,或者吸收障碍而形成的脑积水,特点是脑室与蛛网膜下腔之间仍然通畅。
正常压力脑积水
指颅内压不超过I.77~1.96kPa(180~200mmHg)的交通性脑积水。多发生于慢性交通性脑积水基础上,脑脊液分泌与吸收形成新的平衡,此时虽有脑室系统明显扩大,但脑脊液压力仍趋正常,有人曾对患者24小时脑脊液压力进行监测,发现颅压呈间歇性地升高,故提出间歇性高颅压脑积水之称。
病因脑积水可由多种原因引起,较为常见的有颅内炎症、肿瘤、脑卒中、脑血管畸形、脑外伤、各种内源性或外源性神经毒素、缺氧、水和电解质紊乱、酸中毒、肝肾功能衰竭等,都可通过不同方面造成液体在脑组织内积聚,从而导致脑积水。
主要病因先天畸形
如中脑导水管畸形(狭窄、中隔形成、周围胶质增生、分叉等),Dandy-Walker综合征(第四脑室孔闭塞综合征),阿-希二氏综合征(Arn01d-Chiafi氏畸形),枕大孔处脑膜膨出等。
颅内感染
如化脓性脑膜炎或结核性脑膜炎未能得到及时冶疗,常出现脑积水。这是因增生的纤维组织阻塞了脑脊液循环通道,尤以第四脑室孔及脑底部蛛网膜下腔粘连多见。
颅内出血
颅内出血后所致的纤维增生、脑膜粘连等,可使脑脊液循环阻塞或吸收不良。
颅内肿瘤或其它占位病变
位于第三脑室及后颅凹的肿瘤,易使脑脊液循环受阻而迅速出现脑积水。大脑半球的肿瘤或脓肿,亦可压迫侧脑室与第三脑室而致脑积水。
其它
如维生素A中毒或严重缺乏可致脑脊液量增加。
诱发因素先天畸形
可能与父母接触了某些化学放射物质,出现孕早期发热、胎位异常、羊水过多或服用某些药物等有关。
感染
由于增生的纤维组织阻塞了脑脊液的循环孔道,多见于第四脑室孔及脑底部的蛛网膜下腔粘连而发生脑积水。
出血
颅内出血后纤维增生引起脑积水,产伤后颅内出血吸收不良,也是新生儿脑积水的常见原因。
流行病学脑积水在人群中的发病率尚不清楚,患病率为1%~1.5%。
先天性脑积水的发病率为0.9%~1.8%,后天性脑积水有明确的病因,其发病率因原发病而异。
脑积水多为散发,无性别差异,先天性中脑导水管狭窄引起的脑积水有家族遗传倾向,属于X性染色体隐性遗传疾病,女性携带,男性发病。
脑积水有两个好发年龄,分别是婴幼儿和60岁以上的老年人。
好发人群婴幼儿
婴幼儿常出现先天畸形,如中脑导水管狭窄、隔膜形成或闭锁、脑血管畸形等情况且易在宫内受到感染,也有少数婴幼儿患者具有某些代谢类遗传病易导致脑积水。
老年人
目前老年人好发的病因不明,有可能是颅内感染或者是其他因素导致出现脑水肿。
症状脑积水常见发病为婴儿,主要表现为婴儿出生后数周或数月头颅快速性、进行性增大。严重性患者可伴有大脑功能障碍,表现为癫痫、视力及嗅觉障碍及智能障碍等。成人常见间断性头痛、头晕、耳鸣、耳堵、视力下降、四肢无力等。
典型症状小儿脑积水
头颅形态改变
头颅形态改变是本病最重要的体征,即头颅增长速度的增加,头围增大常在出生时或出生不久即出现且呈进行性加剧,在一定时间内连续测量头围,有明显改变。头颅与躯干生长比例失调,头颅过大而重,以致垂落胸前。患儿呈头颅大、颜面小、前额突出、下颌尖细的容貌。
颅内压增高
婴儿期的颅缝具有缓冲颅内压的作用,但有限度。随着脑积水的进行性发展,颅内压增高的症状逐渐出现,患儿前囟扩大、张力高,颅缝裂开,有时后囟、侧囟也开大。由于颅内压增高,静脉回流受阻,故头皮静脉明显怒张。
神经功能障碍
患儿早期生长发育正常,后因三脑室后部的松果体侧隐窝扩张,压迫中脑顶盖部可出现眼肌麻痹,表现为双眼球下旋,上部巩膜时常暴露,可见眼球下半部常落到下眼睑下方,称之为“落日征”,是先天性脑积水的特有体征。患儿头部控制力差,一般不能坐也不能站立。
成人脑积水
急性脑积水
急性脑水肿一般会存在急性颅内压增高三联征,如头痛、呕吐、视乳头水肿,呈进行性加重,同时还会存在颈部疼痛,这时候提示可能患有小脑扁桃体疝;如存在一过性黑蒙的症状,则提示为天幕裂孔导致大脑后动脉受压所致。
慢性脑积水
慢性脑水肿表现为慢性颅内压增高,出现头痛和恶心、呕吐的症状,较急性脑积水轻,视乳头水肿常伴视神经萎缩,导致失明,如果出现单侧或双侧展神经麻痹,表现为上视困难;如果扩大的第三脑室压迫视交叉,会导致双眼颞侧偏盲;严重者还会导致双下肢痉挛性瘫痪。
其他症状脑积水患者治疗不及时晚期可能会出现痴呆、发育迟缓等症状。
还会表现为智力障碍,该症状一般出现较早,并逐渐加重,早期出现记忆力减退、言语减少、计算力下降,随病情发展,可出现缄默、情感障碍、意志力减退等,并逐渐发展为痴呆。
也会表现为行走缓慢且不稳,严重时行走、站立都有困难,但无明显的小脑体征。
如果患者后期出现颅内感染的症状后就会出现发热的情况。
并发症脑积水形成之后,脑脊液循环受阻从而引起脑组织出现继发性神经系统功能性损害。
如果在出生时就患有脑积水,则可能导致明显的智力缺陷、发育迟缓、身体残疾。
就医脑积水疾病需要早发现、早诊断、早治疗,对于控制症状、改善症状、预防并发症极其重要。因此,一旦出现相关异常症状需及时就医,如果就医不及时,耽误病情可能会导致发育迟缓、残疾等一系列并发症,所以当身体早期出现异样时,如恶心、呕吐、头痛的时候,应及时就医,在医生指导下,做一些检查来判定病情。
就医指征出现步态障碍、头痛、头胀、恶心等症状,应配合医生进行下一步检查。
出现头围增大、步态障碍、尿失禁等情况,应尽快到医院接受诊治。
出现精神异常、性意识障碍、记忆力丧失等情况,应立即到医院接受诊治。
就诊科室大部分患者优先考虑去神经内科,或直接就诊神经外科。
若患者出现其他严重不适反应或并发症,如尿失禁等,可到相应科室就诊,如泌尿外科等。
若患者出现较严重的症状如休克、昏迷等情况,可以去急诊科进行急救。
医生询问病情最近头颅有无受伤,有无受过撞击?
持续这种状况多久了?
有无头晕、头胀、头痛、视觉或听觉障碍等情况?
有无进行过药物或手术治疗?
既往有无其他的病史?
需要做的检查实验室检查
可以通过实验室检查,观察血液中中性粒细胞的数量,以此来排除有无炎症的发生。
测量头围
本病患儿头围比正常同龄婴儿要大得多,正常新生儿头周径为33~35cm,出生后6个月头围增加每月1.2~1.3cm,本病患儿的头围可为正常的2~3倍。
头部CT扫描
可见梗阻性脑积水的脑室系统扩大,脑实质显著变薄。交通性脑积水时,额和额顶区蛛网膜下腔增宽,其他区域蛛网膜下腔不宽或稍宽,前部半球间裂增宽,基底池主要是鞍上池增大,额顶区脑沟加深增宽。脑室不大或轻度扩大。
核磁共振检查
可清晰的从冠状面、矢状面、横断面显示颅脑影像,为明确脑积水病变部位与性质提供了直接的影像根据。
头颅超声
可以通过头颅超声观察头颅有无出血点,有无脑室增大的情况。
中性酚红试验
通过注入酚红1ml,20分钟以后做腰椎穿刺,若取得的脑脊液加入氢氧化钠后出现酚红,则表示蛛网膜下腔病变,若不出现则表示为脑室病变。
脑室造影
将滤过的空气、氧气或碘油、有机碘溶液注入脑室内,然后做X线摄片,可观察到脑室扩大的程度及大脑实质的厚薄,并可发现阻塞部位。
诊断标准婴儿出生后渐进性头颅明显增大及特殊形态改变,前囟扩大、膨出或较大儿童有头痛、颅内压增高症状。
査体头部叩诊有破壶音,有落日征。
头颅X线平片有颅内压增高的影像表现。
头颅CT、核磁共振检查可进一步确诊并明确病因。
鉴别诊断脑萎缩
一般在50岁以后发病,可有记忆力减退和行走迟缓,但进展缓慢,达数年之久。影像学上脑萎缩的脑室和蛛网膜下腔均扩大、脑室轻度扩大,不累及第四脑室,无脑室周围渗出,脑沟、侧裂池、基底池等明显扩大,脑脊液释放试验呈阴性。
其他引起痴呆的疾病
正常压力脑积水引起的痴呆被认为是可治疗的痴呆,因此需要与血管性痴呆等疾病相鉴别。前者早期即可出现步态障碍,病程仅短短数月;后者有高血压或脑动脉硬化,并有脑卒中或供血不足病史,病程表现为伴随脑梗死的发作呈阶梯式进展,查体发现相应的神经系统局灶性体征,影像学上有脑梗死的证据。
脑水肿
指脑内水分太多,以致于脑体积增大,常常表现为颅内压增高等现象,常由颅内感染引起,可以做脑脊液检查来鉴别两种疾病。
治疗根据脑积水患者病因制定相对应的治疗方案,通常以手术治疗为主,药物治疗为辅,无颅内感染等禁忌症时可做脑室腹腔引流。
治疗周期 本病需持续性长期治疗。 药物治疗乙酰唑胺
此药品通常可以起到降压、抑制脑脊液分泌的作用。但是此药可引起代谢性酸中毒、四肢麻木等症状,使用中要注意。
甘露醇
增加体内水分的排出,间接减少脑脊液量,降低颅内压。可选用高渗脱水药物与利尿药物。
激素
对有蛛网膜粘连者,可给予激素口服或依病情静脉滴注,使用激素时间不宜过长,否则容易导致骨质出现问题。
减少脑脊液形成的药物
常常可选用乙酰唑胺(醋氮酰胺),氨苯蝶啶,螺内酯等药物,但药物疗效可能有限。也可考虑侧脑室脉络膜丛切除术以减少脑脊液的生成。
促进脑脊液排出
通常可选用适当的利尿剂,增加脑脊液的排出,例如呋塞米、氢氯噻嗪等药物,但是使用呋塞米时应严密监测电解质,因为呋塞米作用较快,容易将钾、钠等离子排出体外,造成电解质紊乱。
手术治疗解除梗阻
导水管狭窄者可行导水管扩张术或置管术;第四脑室正中孔粘连可行粘连松解、切开成形术;枕大孔区畸形合并脑积水者行枕下减压及上颈椎减压术等。
减少脑脊液生成
主要用于交通性脑积水,如侧脑室三角区脉络丛切除或电灼术,因这种手术效果不理想目前已较少采用。
脑脊液分流术
利用各种分流装置与通路将脑脊液分流到颅内、颅外其他部位,包括颅内分流术和颅外分流术,适用于梗阻性或交通性脑积水,是把脑室内的脑脊液引流到腹腔或胸腔。现最常用的是侧脑室腹腔分流术、脑室颈内静脉分流术、脑室心房分流术等。
预后脑积水通过手术治疗和药物治疗常可治愈,术后症状好转,生活质量可明显提高,但也有可能留有并发症,如智力障碍、术后记忆缺失、癫痫、失明等。
能否治愈少数患者能够被治愈。
能活多久少数症状较轻、治疗较及时的患者,可以得到治愈,一般不影响自然寿命,如症状较严重或者治疗不及时,出现了后期并发症的患者,可以通过药物改善症状,但是一般会影响其存活时间。
后遗症尿便障碍
主要症状为排尿、排便频繁,经常出现尿失禁、排便失禁或者出现排尿困难、排便困难等情况,有些患者只在脑积水晚期出现上述后遗症。
智力障碍
比如计算能力变差、记忆力下降、反应迟钝、神情淡漠。症状严重的患者很可能会出现痴呆症状,少数患者患者变得情绪激动、暴躁、易怒,甚至出现幻觉、胡言乱语等。
肢体障碍
一般是在精神方面出现问题之后出现肢体障碍,比如走路困难、行动缓慢、容易摔跤,大部分情况下还会导致偏瘫。
其他障碍
比如经常会感到眩晕,影响视力,导致视力下降。出现一过性的意识障碍,少数患者出现帕金森综合征、眼球震颤等后遗症。
复诊脑积水患者根据不同病情,听从专业医生建议时间进行复查,一般为6~12个月内定期复查。
饮食脑积水患者的饮食以促进患者症状减轻并消退为目的,合理、均衡的分配各种营养物质。合理控制总热量,合理营养物质分配,合理餐次分配,忌食辛辣等刺激性食物,慎食肥甘油腻之品。
饮食调理多食用蛋、奶、肉类及新鲜蔬菜,补充蛋白质、维生素等微量元素。
应限制水钠摄入量。
禁止食用刺激性食物及兴奋型饮料。
宜吃
墨鱼丸 杏仁 酸枣 菠萝 番茄 卷心菜 扣肉 猪腰子 榴莲 查看更多>少吃
腌咸菜 羊肉串 香肠慎吃
姜片 咖啡 辣条 护理脑积水患者术后必须遵医嘱治疗,用脱水药和抗生素时要密切观察患者对药物的反应,注意保护血管和穿刺部位周围皮肤,避免受到伤害。
日常护理体温大于38℃时应采取有效降温措施,降低脑细胞耗氧量与基础代谢率。
观察降温患者面色、脉搏、呼吸及出汗情况,防止出现虚脱情况。
病情监测密切观察意识及瞳孔变化、生命体征及肢体活动,注意观察血压、心率、呼吸及瞳孔变化,并及时记录在记录单上。
观察是否有并发症或后遗症出现。
预防神经系统的任何疾病均可以引起脑脊液循环障碍,从而导致脑积水的发生,罹患神经系统疾病后需要注意观察脑室变化情况,尽早发现,争取在早期治疗。
早期筛查对于孕妇,应定期做产前检查。根据医生建议的孕期检查计划进行产检,可以减少婴儿脑积水或其他并发症的风险。
对于儿童,应定期进行儿童保健检查等。
对于老年人,应定期进行疾病筛查,有其他疾病早期治疗。
预防措施孕妇加强产前早期诊断,定期做产前检查,预防脑积水儿的出生。
选择适当年龄生育。
在日常生活中要注意避免头颅损伤,如骑车时、高空作业时要戴好头盔。
参考文献
[1]周良辅.现代神经外科学[M].第2版.上海:复旦大学出版社.2015.535-850.
[2]蒋雨平,王坚,蒋雯巍.新编神经疾病学[M].上海:上海科学普及出版社.2014.277-288.
[3]隋成宗,李娟,蒋雪梅等主编,实用医学诊断影像学[M].天津科学技术出版社,2009.05:165.
[4]杨亚超等主编,儿科临床问答[M].山东科学技术出版社,1985.11:561.
本文出处:https://jk.yebaike.cn/view/414.html

 微信扫一扫
微信扫一扫