少精症
少精症是指精液中的精子数目低于正常且具有生育能力的一种病症。2009年世界卫生组织规定男性的精子计数(密度)低于1.5×10^7/ml,或一次射精总的精子数低于3.9×10^7/ml称为少精症。单纯的精子数减少而致男性不育的发病率不高,多合并有精液其他质量指标下降,是男性不育的常见原因之一。
根据发病原因分类
特发性少精症是指精子数量少,促黄体生成素和睾酮水平正常,而垂体促卵泡激素水平增高、原因不明等为特征的男性不育综合征。
继发性少精症是指因内分泌疾病、隐睾、精索静脉曲张等干扰睾丸生精功能所致。
根据病情严重程度分类
轻度少精症是指1×10^7ml≤精子浓度<1.5×10^7ml。
中度少精症是指0.5×10^7ml≤精子浓度<1×10^7ml。
重度少精症是指0.1×10^7ml≤精子浓度<0.5×10^6ml。
极重度少精症是指精子浓度<0.1×10^7ml。
病因特发性少精症病因不明,继发性少精症病因多明确,常继发于精索静脉曲张、染色体异常、畸变、隐睾等疾病。本病好发于生殖系感染、长期抽烟或喝酒、接触辐射或化学物质等刺激因素的中青年男性。
主要病因精索静脉曲张
因睾丸温度的升高、毒素的逆流、内分泌紊乱等综合因素,使睾丸生精功能障碍而致少精不育。
染色体异常、畸变
特别是性染色体的畸变,可使精母细胞的减数分裂障碍,导致精子发生停顿。
隐睾
隐睾时由于睾丸长期处于相对高温环境,胶原物质阻碍生精小管的透析作用,引起小管萎缩,造成少精或无精。
生殖道感染
慢性生殖道感染不仅可蔓延到生精小管使生精功能减退,也可造成附睾管的部分阻塞而使精子数减少。
自身免疫
机体的自身免疫可影响精子的发生,使生殖细胞脱落,也可因睾丸网及附睾的自身免疫过程造成精子输出的阻断。
内分泌异常
下丘脑-垂体-性腺轴功能的异常会影响生精功能,甲状腺及肾上腺的损伤也会引起本病。
理化因素
由于某些物理及化学制剂的刺激可损伤生精上皮细胞,也可影响精子的发生。如物理辐射、化学杀虫剂、工业用品等。
药物因素
多数化疗药物可抑制生精过程,引起少精。其他药物如麻醉剂、中枢性降压药、镇静药等也会对生精有一定的影响。
医源性因素
因患其他疾病需大量应用激素可造成精子数量下降,某些生殖系统的手术,如睾丸扭转复位术等也可引发本病。
全身性疾病因素
一些全身性疾病,如结核、慢性肝病等可引起抵抗力低下,可引起少精症的发生,其他如糖尿病可导致少精症。
营养不良
身体补充不足,缺乏蛋白质、维生素及微量元素等,可使睾丸生精能力受损,引起少精。
环境和职业因素
外部环境温度过高也会对睾丸生精功能产生影响,出现少精症。此外,环境污染物可影响人体内分泌系统,对男性生殖系统的影响主要表现在影响精液的质量。
诱发因素长期接触放射线或化学物质
研究表明长期接触此类危险刺激因素会干扰机体的免疫系统,引起精子数目下降。
长期精神紧张
长期的情绪刺激亦可使机体出现内分泌功能异常,诱发本病。
长期营养不良、吸烟、饮酒
长期吸烟、饮酒在机体中残留的毒素及营养不良会致精液质量下降,进而诱发本病。
流行病学近年来,许多统计显示,患有少精症的男性人数呈上升趋势。男性精子质量的下降,折射出男士的健康状况不令人乐观。不合并其他精液质量指标下降的单纯少精症患者,在男性不育患者中占4%,属男性不育的常见原因。
好发人群本病常由静脉曲张、隐睾等泌尿生殖系统的原发病引起,所以患有精索静脉曲张或隐睾患者易发病。另外,部分长期营养不良及接触辐射等危险刺激因素的患者也易出现本病。
症状少精症如是由原发病引起则可出现相应疾病的症状,如精索静脉曲张者可出现睾丸胀痛,部分患者可出现发热、会阴疼痛等症状。
典型症状少精症患者多无症状,而精索静脉曲张者则可以出现患侧睾丸坠胀、隐痛,甚者牵掣患侧小腹,内分泌异常者则表现为相关疾病的症状。
不管何种原因引起的少精症,其最终结果均表现为患者生育力低下,婚后长期不育。
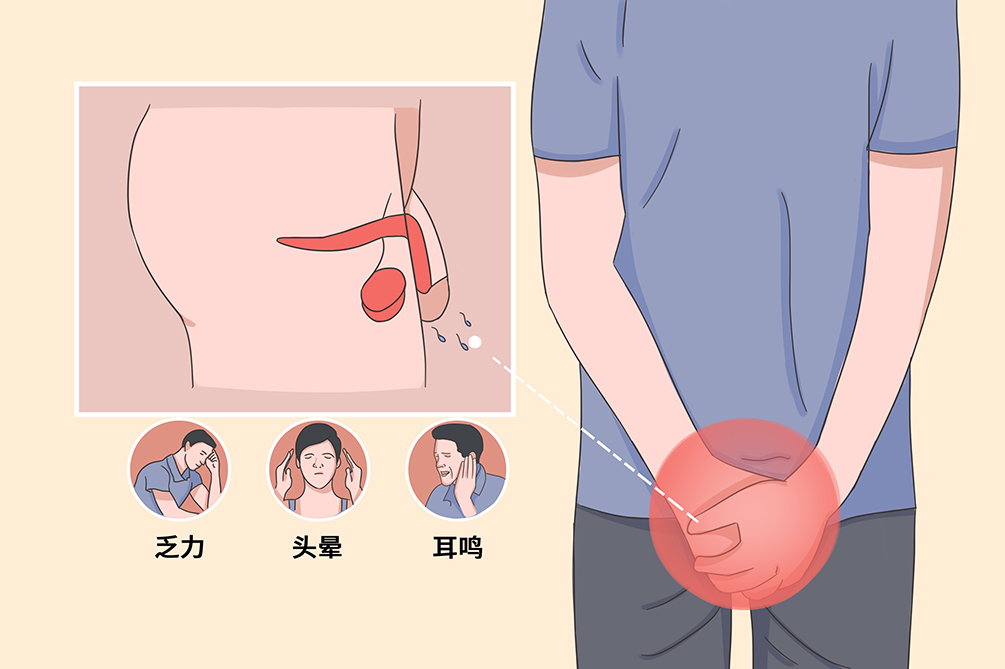
伴随症状患者可出现神疲乏力、腰酸膝软、头晕、耳鸣、性欲淡漠等症状。
其他症状部分患者可出现为发热、生殖系统局部隐痛及射精痛等症状。
就医少精症需早发现、早诊断、早治疗,对于改善症状、预防并发症极其重要,尤其对于起病隐匿的患者,可起到非常重要的作用。建议患者及时就医于泌尿外科或男科,通过精液常规分析、性激素六项测定等检查来确诊。
就医指征出现发热、生殖系统疼痛及射精痛等症状应及时就医。
睾丸坠胀、隐痛者应立即就医。
未避孕且有性生活1年以上配偶未怀孕,配偶生育能力正常者应及时就医。
就诊科室本病患者常因男性不育表现就诊于泌尿外科或男科。
医生询问病情年龄多大了?是否长期吸烟、饮酒?
是否避孕?如果没有避孕,则多长时间未育?
有无遗传病家族史?
是否伴有其他症状?(如腰膝酸软、疲乏无力、头晕等)
是否长期精神压力大、营养不良?
是否接触射线等刺激性物质?
需要做的检查体格检查
生殖器检查包括阴囊、前列腺和精囊等,检查时应让患者充分暴露下身,取双下肢外展的站立位或仰卧位,检查方法以视诊、触诊为主。
睾丸
可根据睾丸的体积、形状、硬度及触痛有无压痛等,并做两侧对比,可对少精症有初步的判断。
精索
为柔软的条索状结构,在阴囊左右各一条,可注意有无精索静脉曲张。
附睾
是贮存精子和促进精子成熟的器官,检查时应注意附睾大小,有无结节、压痛。
精液常规分析
本病的诊断要点为精液化验检查精子计数在1.5×10^7/ml以下(3次化验结果的平均值),或一次射精总的精子数低于3.9×10^7/ml。其他项目如精子成活率、活动度、畸形率、精液量、粘稠度和液化时间等指标,可正常或异常。
前列腺常规检查
指诊有助于了解前列腺的质地、大小及压痛等情况,前列腺液镜检有助于前列腺炎的判断。
激素内分泌测定
内分泌激素水平,尤其是血清性激素测定(泌乳素、卵泡刺激素、黄体生成素、雌二醇、睾酮)对本病的诊断有较大意义。若卵泡刺激素明显升高,则多属原发性少精症。若卵泡刺激素、黄体生成素低于正常值,则多属继发性少精症。泌乳素升高提示是高泌乳素血症引起的少精症。
彩超
本法可检出亚临床型精索静脉曲张,需站立位检查,正常精索静脉内径在2mm内,静脉曲张时,达到3mm或以上,且静脉分支增多。
染色体核型检查及基因分析
染色体核型分析可以确定是否存在先天遗传性疾病所致的无精症、少精症、性分化异常等男性不育。
睾丸活检
在男性病中是一种重要的监测方法,通过睾丸活检观察能直接评价生精的功能、生精障碍的程度、睾丸合成类固醇激素的功能,可评估生育能力并提供直接资料。
诊断标准男性不育,指婚后共同生活1年以上,未采取任何措施而不育,且女方检查正常。
精液常规多次重复检查,精子计数符合WHO第五版标准,即精子密度低于1.5×10^7/ml。
鉴别诊断精液过多症
一次排精液量过多,大于6ml时,由于精浆的稀释作用,可能出现精子密度降低,表现为少精子现象。同时还要注意取精时精液是否有前一部分丢失,由于前一部分精液中精子的密度较高,丢失后可能造成精子密度偏低或假性少精。属于一种病态,多由于炎症和激素分泌亢进所致。而少精症是指一次排精液量过少,少于2ml,可通过排出精液量的多少及病因对二者进行鉴别。
治疗少精症目前尚缺乏特效疗法,休息和对症治疗对临床治疗至关重要,主要包括去除原发病、消除生殖系感染、维持良好的生活习惯、保持个人卫生、戒烟限酒、积极锻炼。
治疗周期 数月至数年,视病情进展及恢复情况而定。 一般治疗纠正不良的生活习惯,远离放射线、重金属、高温等环境。
药物治疗针对患者性腺功能低下的治疗
雌激素
大剂量雌激素的摄入可通过抑制垂体促性激素的分泌,从而影响曲细精管的精子发生直至无精子症。当治疗停止后,原来被抑制而贮存的促性腺激素释放,使精子的发生恢复到治疗前甚至更高的水平,精液中精子计数及精子活力明显增加,可超过治疗前的水平。常用的有庚酸睾酮、丙酸睾酮,副作用主要有前列腺增生、乳房增生等,用药时应注意随访监护。
抗雌激素药物
常用的药物主要有克罗米芬及他莫昔芬等。
人促性腺激素
人促性腺激素中绒毛膜促性腺激素(HCG)及人绝经期促性腺激素(HMG)均为糖蛋白激素,此类药物适用于继发于垂体肿瘤、高泌乳素血症等疾病的继发性性腺功能低下的患者。
芳香化酶抑制剂(睾内酯)
雌二醇可抑制间质细胞产生睾酮,间接抑制生精功能。睾内酯是一种阻止睾酮转化为雌二醇和雄烯二酮的芳香化酶抑制剂,用药后可降低血清雌二醇和雌酮的水平,而使睾酮及雄烯二酮上升,改善精子密度,提高生育力。
胰激肽释放酶
胰激肽释放酶可参与精子的生成、排出和刺激精子活动,临床上可治疗特发性少精症。
改善微循环的治疗
可用七叶皂苷类和胰激肽原酶,通过这两种药物改善局部微循环,加强患者睾丸的生精功能,提高患者精子质量。
其他药物治疗
抗氧化治疗药物
可改善全身或局部的微环境,可改善精子的生成环境,常见的药物包括维生素A、维生素C、维生素E及锌剂等。
改善细胞能量代谢的药物
该类药物参与细胞能量代谢,对精子的发生起着很重要的作用,常见的药物包括辅酶Q10和己酮可可碱等。
手术治疗睾丸固定术
成人隐睾一般仍可行睾丸固定术,若单侧隐睾且该侧睾丸已高度萎缩,应行睾丸切除,以防睾丸恶性变。
精索静脉高位结扎术
对较重的精索静脉曲张而症状严重者、经非手术治疗后症状未见缓解者,或已影响生育者可行手术治疗。
中医治疗可在中医指导下通过中药进行改善,可选择血府逐瘀汤,能够活血通络、化瘀生精。
其他治疗高压氧治疗
在原治疗的基础上用高压氧治疗,但由于治疗要求条件严格、疗程长、费用高,难以普及。
辅助生殖技术
少精症常规方法治疗无效时选择进行辅助生殖技术,进行受孕。
抗感染治疗
对于生殖系感染可通过抗感染药物控制感染,可明显改善精液的质量,增加精子的产生,增加受孕的机会。
预后少精症可通过治疗原发病、药物治疗等达到临床治愈,能够有效恢复精子数量、提高生活质量,诊治得当不会影响患者的寿命,需要遵医嘱每月复查一次精液常规及性激素六项。
能否治愈继发于其他疾病的少精症治疗原发病后可治愈,特发性少精症难以治愈。
能活多久本病只影响患者精子质量,多不出现影响寿命的情况。
后遗症男性不育症
本病患者精子数量下降,严重影响患者的精液质量,治疗不愈者则会留下男性不育症这一后遗症。
复诊精液常规分析
遵医嘱定期每月复查一次精液常规。
激素内分泌测定
遵医嘱每月检测一次内分泌激素水平,尤其是性激素六项测定。
饮食 饮食调理本病无需特殊饮食调理,平时多摄入优质蛋白质,合理搭配营养元素,忌食辛辣刺激食物即可。
护理少精症涉及性与生殖问题,因受社会、家庭、个人等种种因素影响,多存在特殊的心理状态,这些都为临床治疗带来一定困难,所以少精症患者的调养和护理就极为重要。
日常护理戒烟限酒,注意劳逸结合,养成良好的生活习惯。
一定要在医生的指导下进行用药,避免自行停药、换药或增减药量。需进行药物治疗的患者应注意药物的不良反应,如服药后出现发热、头痛、过敏等,应及时就医来更换药物或调整剂量。
工作场所与居所均应远离辐射、化学污染等危险刺激因素。
少洗桑拿、热水泡浴,尽量不穿紧身裤。
注意性生活卫生,预防性传播疾病。
病情监测遵医嘱定期复查精液常规、前列腺等相关检查。
心理护理由于少精症这一男科病的特殊性,加上性知识普及不够以及受封建思想的影响,患者往往讳疾忌医,并且在心理上承受着巨大的精神压力。家属应积极开导患者,与患者一起在医护的指导下学习本病的相关知识,鼓励患者积极配合治疗,做好日常生活管理。
特殊注意事项不良的生活习惯是许多男科疾病的发病原因之一,尤其是手淫、吸烟、酗酒等危害最深,必须戒除,以避免疾病发生,不利于疾病康复。
预防预防少精症就必须从保护睾丸做起,要时刻注意睾丸卫生,养成良好的生活习惯。另外,还需改变不良习惯,戒烟戒酒,不要吃过于油腻的食物,还要注意避免接触日常生活中的有毒物品。
早期筛查有生殖腺及附属性腺外伤或感染等病史者应就医。
伴有泌尿生殖系疾病,如睾丸发育不良、隐睾、精索静脉曲张者应积极治疗原发病,遵医嘱每月复诊一次以跟进原发病病情的控制情况。
预防措施避免接触日常生活中的有毒物品,如从干洗店拿回来的衣服最好放几天再穿,因为干洗剂会影响男性的性功能。
要养成良好的个人卫生习惯,以预防各种危害男性生育能力的传染病,如流行性腮腺炎、性传播疾病等。
避免使睾丸温度升高的因素,睾丸是一个很娇嫩的器官,它的最佳工作温度要比人的体温低1℃左右,如果温度高,就会影响精子的产生,所以应避免长时间骑自行车、泡热水澡等。
避免接触化学试剂,远离辐射。
参考文献
[1]唐阔海,李静雅,董建辰.医学临床诊疗技术丛书.泌尿生殖科疾病临床诊疗技术[M].中国医药科技出版社,2016.08.
[2]戴宁.男科疾病的中西医诊疗[M].安徽科学技术出版社,1996.03.
[3]李国俊.生殖医学与护理[M].天津科学技术出版社,2007.08.
本文出处:https://jk.yebaike.cn/view/460.html

 微信扫一扫
微信扫一扫