前列腺增生
前列腺增生是老年男性的常见疾病,其发生必须具备年龄的增长以及有功能的睾丸两个重要条件。临床上主要表现为尿路尿急以及排尿不畅等下尿路症状。严重影响到老年男性的身心健康以及生活质量。主要用于治疗前列腺增生的药物为α-受体阻滞剂以及5α-还原酶抑制剂。主要的手术方式是经尿道前列腺电切术。通过规范的治疗大部分患者的病情能得到有效的缓解。
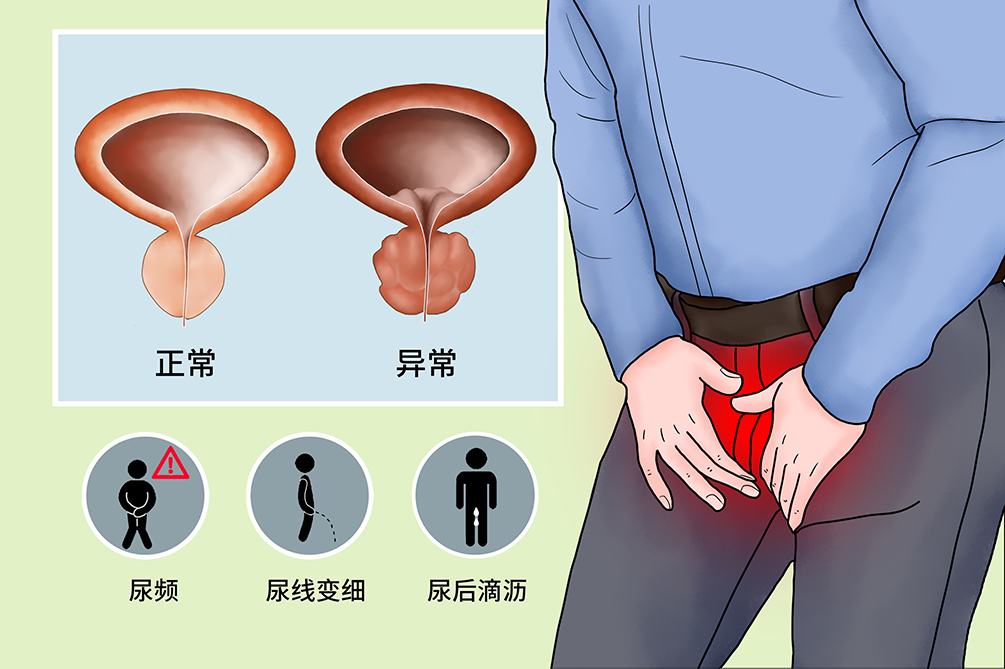
前列腺增生的发生必须具备年龄的增长以及有功能的睾丸两个重要条件。但前列腺增生发生的具体机制尚不明确,可能是由于上皮和间质细胞增殖和细胞凋亡的平衡破坏引起的。
主要病因老龄
组织学上前列腺增生发病随年龄增大而增加。随着年龄逐渐增大,前列腺也随之增生,男性在45岁以后前列腺可有不同程度的增生,多在50岁以后出现临床症状。
雄激素
雄激素是调控前列腺生长的最重要激素,前列腺内的雄激素90%都来自于睾丸。受性激素的调控,前列腺间质细胞和腙上皮细胞相互影响,随年龄增大体內性激素平衡失调以及雌、雄激素的协同效应,造成前列腺增生。
诱发因素酒精
大量饮酒可降低血清睾酮水平和增加雌激素水平,从而影响前列腺增生的发生与进展。
遗传
前列腺增生有一定的家族倾向,与遗传有关,小于60岁行前列腺增生手术的病人中约50%可能由家庭因素。
其他
糖尿病、性活动强度、输精管结扎、文化程度等是否为前列腺增生发病的危险因素尚有争议。
流行病学组织学上的前列腺增生的发病率随着年龄的增长而增加,最初通常发生在40岁以后,到60岁是大于50%,80岁是高达83%。大约有50%组织学诊断为前列腺增生的男性有中到重度的下尿路症状(尿频尿急、排尿困难、尿后滴沥等)。
症状前列腺增生多在50岁以后出现症状,60岁左右症状更加明显。症状与前列腺的体积大小间无直接关系,取决与引起梗阻的程度、疾病发展速度以及是否合并感染等,症状时轻时重。
典型症状膀胱刺激症状
尿频是前列腺增生最常见的症状,开始多为夜尿次数增多,随后白天也出现尿频。当夜尿次数大于3次以上时,表示膀胱出口梗阻已达到一定程度。此外还会伴有尿急、尿痛,甚至出现急迫性尿失禁。前列腺增生患者约有50%~80%出现不稳定膀胱。
梗阻症状
排尿困难
排尿困难的程度是由于膀胱出口梗阻程度和膀胱功能状况共同决定的。初期表现为有尿意时需要片刻后才能排出尿液,称为排尿踌躇,排尿费力。随后会出现尿线变细、无力,射程短,甚至尿不成线,尿液呈滴沥状排出。
残余尿、尿潴留
前列腺增生患者排尿时不能将膀胱内尿液排空,膀胱内出现残余尿。残余尿量逐渐增加,导致高压性慢性尿潴留。当前列腺增生患者如遇气候突变、过度疲劳、饮酒、房事或上呼吸道感染时,可能诱发急性尿潴留。
并发症尿道感染
前列腺增生患者由于尿道受到前列腺的压迫,出现尿道梗阻、排尿不畅,患者每次排尿时都不能将膀胱中的尿液完全排出,而残留一定量的尿液,称为膀胱残余尿。膀胱内残余尿液的长期存在,就会诱发尿道感染。主要症状为尿急、尿频、尿痛、尿道烧灼感、排尿困难突然加重,严重者会出现腰痛、发热等症状。
尿道出血
尿道出血是前列腺增生的常见并发症,主要表现为血尿,出血较少的患者尿中可见到少量的血丝或血块,出血严重者可出现尿液颜色鲜红。大部分轻度的血尿是可以自行缓解的,但是可能会反复发作。前列腺增生患者并发尿道出血的原因是由于前列腺增生的中叶常会向上凸入膀胱,凸入膀胱的前列腺组织表面血管丰富,当感染或伴有膀胱结石时,这些血管壁可能在炎症和结石的作用下受到损伤而破裂出血。
膀胱结石
因尿流梗阻,存在膀胱残余尿,容易继发感染而形成膀胱结石。
急性尿潴留
前列腺增生引起的尿路梗阻加重,造成不能自行排尿。
尿毒症
梗阻程度逐渐加重时,容易发生肾积水、肾功能不全,以致临床上出现尿毒症症状。此外还可出现肾性高血压。
就医前列腺增生是一个缓慢发展的疾病。当患者出现尿频、尿急、夜尿增多和尿不尽等临床症状,尤其是50岁以上男性患者,提示患者需采取干预措施,应当及时就医。
就医指征老年男性如有出现夜尿增多,每晚次数大于2次以上,应该及时需求专科医生的建议,在医生的指导下进行下一步的检查。
如果出现夜尿次数3次以上或者出现排尿等待、尿线变细的情况需要及时就医。
如果出现尿潴留需立刻就医。
就诊科室一般为泌尿外科就诊。
如果出现了腹股沟斜疝或者痔疮的并发症需要普外科同时就诊。
医生询问病情为什么来就诊的?
夜尿一晚上大概多少次?
目前主要的症状有哪些?
是否曾经有过尿潴留?
既往是否有其它疾病病史?
需要做的检查国际前列腺症状评分(IPSS)
1995年国际泌尿外科学会(SIU)推出了IPSS评分体系,力图将症状学量化便于比较和协助诊断,也可作为治疗后评价标准。该体系通过6个问题回答确定分数,最高达35分,目前认为7分以下为轻度,7~18分中度,18分以上为重度。IPSS是目前国际公认的判断前列腺增生患者症状严重程度的最佳手段,但主要是其下尿路症状严重程度的主观反映,与最大尿流率、残余尿量以及前列腺体积无明显相关性,临床工作中可采取此评分体系协助诊疗。
体格检查
外生殖器检查,除外尿道外口狭窄或者其它可能影响排尿的疾病。
直肠指诊(DRE),可以了解前列腺大小、形态、质地、有无结节以及压痛、中央沟是否变浅以及肛门括约肌张力情况。
局部神经系统检测肛周和会阴外周神经系统的检查以提示是否存在神经源性疾病导致的神经源性膀胱功能障碍。
尿常规
可以确定下尿路症状患者是否有血尿、蛋白尿、脓尿或者尿糖等。
血清前列腺特异性抗原(PSA)
血清PSA升高可以作为前列腺癌穿刺活检的指征,一般临床将PSA≥4ng/ml作为分界点。但是PSA不是前列腺癌特有,前列腺癌、前列腺增生、前列腺炎都可能使PSA升高。
前列腺超声检查
可以了解前列腺大小、形态、有无异常回声、突入膀胱的程度以及残余尿的情况。
尿流率检查
主要观察最大尿流率,但是最大尿流率下降不能区分梗阻和逼尿肌收缩力减低,必要时行尿动力等检查。
其它
血肌酐、静脉尿路造影、尿道造影、尿道膀胱镜等。
诊断标准患者为老年男性,有明显的下尿路症状(尿频尿急、排尿困难),直肠指诊及前列腺B超显示前列腺体积增大,同时排除其它导致患者出现下尿路症状的疾病即可诊断为前列腺增生。
膀胱颈挛缩
膀胱颈挛缩继发于炎症病变。膀胱颈部平滑肌为结缔组织所代替,可伴有炎症。膀胱颈挛缩患者有较长的下尿路梗阻病史。膀胱镜检查时,膀胱颈抬高,后尿道与膀胱三角区收缩变短。膀胱镜下见前列腺段尿道无挤压变形,尿道内口缩小。而单纯的前列腺增生腺叶突向膀胱颈部时,被柔软黏膜覆盖,膀胱三角区下陷,后尿道延长。
前列腺癌
前列腺癌尤其是导管癌类型可以下尿路梗阻为首发症状。部分患者则是在前列腺增生的同时伴发前列腺癌,血清PSA(前列腺特异性抗原)可明显升高。直肠指检前列腺表面不光滑,岩石样感觉。经直肠活检,B超引导更佳,经病理检查可明确诊断。
神经性膀胱、逼尿肌括约肌协同失调
常表现为下尿路排尿异常,尿失禁等表现。需详细询问有无外伤史,检查有无提肛反射,应依靠尿流动力学检查加以排除,如充盈性膀胱测压,尿道压力图,压力/流率同步检测。
无力性膀胱(膀胱壁老化)
表现为尿潴留、下尿路排尿异常,大量残留尿,应与前列腺增生相鉴别,应排除损伤、炎症、糖尿病等因素,主要也通过尿流动力学检查。特别尿道压力图,压力/流率同步检测加以鉴别。膀胱压图显示膀胱压力低,无收缩压力波形等。
尿道狭窄
是指尿道部位的先天性或后天性狭窄。需仔细询问病史,有无骨盆骨折、尿道骑跨伤、尿路炎症、尿道内器械操作等病史,必要时可行尿道造影或者尿道镜检鉴别。
治疗前列腺增生需要个体化,根据患者不同的症状表现以及症状的严重程度来个性化的拟定治疗措施。主要的治疗目标是改善患者的下尿路症状,提升患者生活质量。
治疗周期 患者需要长期持续治疗。 一般治疗IPSS评分7分以下的症状轻微的患者,生活质量没有受到明显影响无需治疗,以观察为主。
药物治疗α-受体阻滞剂
目前推荐使用α1-受体阻滞剂,适用于有中、重度下尿路症状的前列腺增生患者。治疗后数小时或者数天即可改善症状,但采用IPSS评分评估症状改善应在用药4~6周后进行。如有连续使用1个月未见症状改善不推荐继续使用。目前常用的药物有(多沙唑嗪、特拉唑嗪、坦索罗辛等)。此类药的常见副作用包括头晕、头痛、乏力、困倦、体位性低血压、异常射精等。
5α-还原酶抑制剂
适用于治疗前列腺体积增大同时伴中、重度下尿路症状的前列腺增生患者。研究发现5α-还原酶是睾酮向双氢睾酮转变的重要酶。双氢睾酮在良性前列腺增生中有一定的作用,因此采用5α-还原酶抑制剂可以对增生予以一定的抑制。常用的药物有(非那雄胺、度他雄胺等)。
其他
包括M受体拮抗剂、植物制剂、中药等。M受体拮抗剂通过阻断膀胱M受体,缓解逼尿肌过度收缩,降低膀胱敏感性,从而改善前列腺增生患者的贮尿期症状,常用的药物为托特罗定。植物制剂如普适泰等适用于前列腺增生及相关下尿路症状的治疗。
联合治疗
主要推荐α1-受体阻滞剂联合5α-还原酶抑制剂用于治疗前列腺增生。对于尿频尿急症状为主的患者可以选择α1-受体阻滞剂联合M受体拮抗剂治疗。
手术治疗目前经典的外科手术方法有经尿道前列腺电切术(TURP)、经尿道前列腺切开术(TUIP)以及开放性前列腺摘除术。目前TURP仍是治疗前列腺增生的首选手术方式。TURP以及TUIP主要适用于前列腺体积在80ml以下的患者。其主要危险因素包括:术中出血较多、手术时间过长和前列腺体积大等,术后常见的并发症:尿失禁约1%-2.2%,逆行射精约65%~70%,尿道狭窄约3.8%。
经尿道前列腺电汽化术(TUVP)适用于凝血功能较差的和前列腺体积较小的BPH患者,是TUIP或TURP的另外一种选择。
经尿道前列腺等离子双极电切术(TUPKP)和经尿道等离子前列腺剜除术(TUKEP)是使用等离子双极电切系统,并以与单极TURP相似的手术方式经行经尿道前列腺切除手术。TUPKP的主要优点包括术中、术后出血少,降低输血率和缩短术后导尿和住院时间;TUKEP将前列腺于包膜内切除,更加符合前列腺解剖结构,具有切除前列腺增生组织更完整、术后复发率低、术中出血少等特点。
其他治疗经尿道微波热疗
适用于药物治疗无效又不愿意接受手术治疗的患者,可以缓解患者的下尿路症状。
经尿道针刺消融术
一种简单安全的治疗方法,适用于前列腺体积<75ml,不能接受外科手术的高危患者,对一般患者不推荐作为一线治疗方法。
前列腺支架
通过内镜放置在前列腺部尿道的金属(或聚亚氨脂)装置。仅适用于伴反复尿满留又不能接受外科手术的高危患者,作为导尿的一种替代治疗方法。常见并发症有支架移位、钙化,支架闭塞、感染、慢性疼痛等。
预后前列腺增生是一种良性疾病,发展的过程缓慢,在疾病任何一个阶段加以干预,都可以改善其结局,提高生活质量,及早的干预有助于预防出现严重井发症。
饮食前列腺增生患者日常生活中应加强饮食调理,饮食以平淡、富营养和少刺激为宜,以少刺激为重要,避免刺激性食品摄入过多,造成前列腺充血而加重病情。
饮食调理尽量避免食用辛辣、酸性食品,如烟、酒、大葱、大蒜、生姜、辣椒、韭菜、胡椒等。
限制摄入咖啡因和酒精,酒精和咖啡因具有利尿和刺激作用,会加重症状。
要按时进餐,防止暴饮暴食,可多吃一些润肠方便的食品,如柑橘、香蕉和绿叶蔬菜,以保持大便通畅。
适当多饮水,每日饮水量不小于1500ml。
宜吃
桂圆 银耳 榴莲 芒果 毛豆 葡萄 甘蔗 核桃 鱼 查看更多>少吃
糯米 山楂 红糖 羊肉 姜芽 护理患者应从改变不良习惯,优化排尿习惯,学习精神放松训练等方面进行护理。
日常护理患者遵医嘱练习提肛运动,增强盆底肌肉的张力,以尽快恢复尿道括约肌的功能。
保持大便通畅,定时排便。做到有尿据排,防止尿潴留的发生。
避免久坐。经常久坐会加重痔疮等病,又易使会阴部充血,引起排尿困难。经常参加文体活动及锻炼等,有助于减轻症状。
治疗期间要留意减少性生活次数,避免和不洁性生活,治愈后半年内也要留意节制性生活,避免感染的加重。
当生活压力减缓时,前列腺症状会得到舒缓,因而平时应尽量保持放松的状态。
特殊注意事项如果患者同时伴有便秘症状,应同时治疗。
预防前列腺增生是老年男性的最常见疾病之一,50岁以上男性都应该定期进行前列腺体检,并通过识别下尿路症状和普及前列腺増生知识来获得早期诊疗,最大限度地减少前列腺增生疾病对男性健康的危害。
预防措施少食辛辣
辛辣刺激性食品既可导致性器官充血,又会使痔疮、便秘症状加重,压迫前列腺,加重排尿困难。
慎用药物
有些药物可加重排尿困难,剂量大时可引起急性尿潴留,其中主要有阿托品、颠茄片及麻黄素片、异丙基肾上腺素等。近年来又发现钙阻滞剂和异博定,能促进泌乳素分泌,并可减弱逼尿肌的收缩力,加重排尿困难,故宜慎用或最好不用某些药物。
适量饮水
饮水过少不但会引起脱水,也不利排尿对尿路的冲洗作用,还容易导致尿液浓缩而形成不溶石。故除夜间适当减少饮水,以免睡后膀胱过度充盈,白天应多饮水。
不可憋尿
憋尿会造成膀胱过度充盈,使膀胱逼尿肌张力减弱,排尿发生困难,容易诱发急性尿潴留。因此,一定要做到有尿就排。
参考文献
[1]祁桠楠主编,临床常见病诊疗学(下),吉林科学技术出版社.2017,03:507.
[2]那彦群,叶章群,孙光.中国泌尿外科疾病诊断治疗指南.北京:人民卫生出版社.2014:245-266.
[3]陈孝平,汪建平,赵继宗外科字[M].9版.北京:人民卫生出版社,2019:553-556.
本文出处:https://jk.yebaike.cn/view/469.html

 微信扫一扫
微信扫一扫