病毒性结膜炎
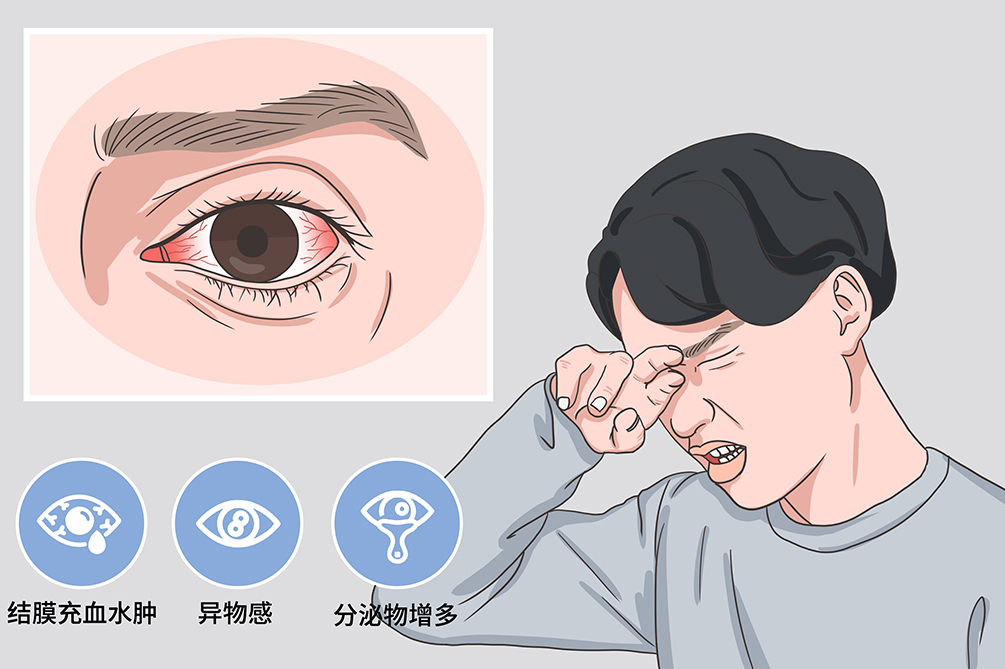
病毒性结膜炎是一种常见的结膜炎,可由多种病毒引起,部分有自限性,临床特点是急性滤泡性或假膜性结膜炎,耳前淋巴结肿大和疼痛。一旦患有该病,需要隔离进行治疗。多数患者会表现出结膜充血、水肿,眼异物感、分泌物增多等症状。可以选择更昔洛韦凝胶、阿昔洛韦滴眼液等药物治疗。
流行性角膜结膜炎
腺病毒感染为主,经常有较大点状角膜上皮细胞或上皮下混浊,多在结膜炎近消退时出现,持续较久。
流行性出血性结膜炎
微小核糖核酸病毒,合并角膜炎表现为浅层点状上皮细胞脱落。
咽结膜热
其是一种表现为急性滤泡性结膜炎,并伴有上呼吸道感染和发热的病毒性结膜炎,多见于4~9岁儿童和青少年,常于夏季、冬季节在幼儿园、学校中流行。
牛痘疫苗性结膜炎
牛痘疫苗合并角膜炎表现为点状浸润、树枝状、地图样、盘状,甚至角膜脓肿。
单纯疱疹性结膜炎
单纯疱疹病毒合并角膜炎表现为点状浸润小,树枝状角膜炎。
急性疱疹性结膜炎
单纯疱疹病毒合并角膜炎表现为树枝状角膜炎。
病因病毒性结膜炎一部分是由于病毒感染引起,可以为全身感染的一部分,也可以是接触传播性传染病,部分患者是接触该病患者泪液接触的物体,再触摸眼部所致。
主要病因流行性角膜结膜炎
流行性角膜结膜炎由腺病毒感染所致,通过接触传染。在家庭、学校、工厂很易流行,在医疗单位通过医务人员的手传染者也非罕见。
流行性出血性结膜炎
病原为一种微小型核糖核酸病毒,为新型肠道病毒,主要通过患眼-手-物品-手-健眼,患眼-水-健眼的方式感染。
咽结膜热
多为急性高度传染性结膜炎,常流行发病,侵犯年轻人和小儿,病原主要是腺Ⅲ型病毒。
牛痘疫苗性结膜炎
由减毒牛痘疫苗引起,在接种牛痘过程中疫苗溅入眼部或通过手指将疫苗带入眼部而发病。
单纯疱疹性结膜炎
为单纯疱疹病毒感染所致,常呈典型急性滤泡结膜炎改变。
急性疱疹性结膜炎
单纯疱疹病毒为疱疹感染的原发表现,通常见于小儿接触了病毒携带者而感染。
诱发因素病毒感染
病毒性结膜炎病因即是因为病毒感染,所以发生病毒感染后,极易诱发病毒性结膜炎。
接触病毒性结膜炎患者
病毒性结膜炎的传播方式为接触传播,所以接触病毒性结膜炎患者后,极易诱发病毒性结膜炎。
盛夏季节
腺病毒常见于夏季,夏季时更易诱发流行性角膜结膜炎。
流行病学病毒性结膜炎由病毒感染所致,目前世界各地所分离出的病毒已有数十种,其中以腺病毒最多,常造成暴发流行,其他型者多为散发病例。通过接触传染,在家庭、学校、工厂很易流行,在医疗单位通过医务人员的手传染者也非罕见。发病多见于20~40岁的成人,男多于女。
传播途径病毒性结膜炎主要是接触性传播引起的。
好发人群20~40岁的成人
病毒感染性结膜炎,多好发于20~40岁的成年人。
接触过病毒性结膜炎患者的人群
病毒性结膜炎一般接触传播,所以接触过病毒性结膜炎患者的人患病几率大大增加。
症状病毒性结膜炎感染的病原不同,潜伏期也有相应的不同,其临床表现也有所不同。
典型症状流行性角膜结膜炎
潜伏期为5~12天,常双眼发病,开始可单眼发病,2~7天后另眼发病。初起结膜突然充血水肿,特别在半月皱襞处更为明显,有异物感、烧灼感和水样分泌物。
流行性出血性结膜炎
接触传染源后,大部分在24~48小时内发病。起病急速,有时在稍感眼部不适1~2小时内就开始眼红。自觉症状明显,有剧烈异物感、刺痛以及畏光、流泪和分泌物。
咽结膜热
潜伏期5~6天,发病可逐渐或突然开始。体温升高,可突然升高达39℃以上,约持续3~7天,伴有肌肉酸痛、头痛、胃肠不适或腹泻。咽炎的特点是咽部不适、咽后壁充血、散在透明滤泡。
牛痘疫苗性结膜炎
潜伏期约为3天,绝大多数患者伴有眼睑、睑缘部牛痘疱疹,眼睑水肿、充血。睑结膜充血,有多发性小溃疡,溃疡表面覆以坏死性假膜,边缘绕以增生的肉芽组织。
单纯疱疹性结膜炎
靠近睑缘内侧有针尖大小的局限性溃疡,荧光素染色可以见到角膜可有小的树枝状损害,角膜知觉减退,角膜可有血管翳。
急性疱疹性结膜炎
耳前淋巴结肿大,眼部表现为急性滤泡性结膜炎,滤泡通常较大。
其他症状合并角膜炎
轻者出现浅层点状角膜浸润。重者可发展成树枝状、地图样、环形或盘状角膜炎,造成视力损害。
双眼发病
表现为眼睑红肿、睑及球结膜高度充血、水肿,球结膜水肿严重时可高出于角膜面,睑及穹隆结膜有大量大小不等的滤泡。
并发症结膜干燥症
病毒性结膜炎患者眼部分泌物增多,结膜上皮细胞层及结膜下组织分泌腺因病变被破坏,导致结膜干燥症。
结膜色素沉着
病毒性结膜炎患者易发生结膜溃烂,结膜下出血后吸收阶段,红细胞破坏、血红蛋白溢出,结膜上皮下出现含铁血黄素,结膜呈黄色,结膜出血量大或反复多次出血者,吸收后可在角膜缘附近留有环形棕色色素环,引起结膜色素沉着。
就医病毒性结膜炎应做到早期发现、严格隔离、积极治疗患者,尤其对于接触过该病患者的人,要进行病原学检查。对于有疑似病毒性结膜炎临床表现的患者更应该及时就诊,以明确诊断。
就医指征出现结膜充血情况下,需要在医生的指导下进一步检查。
发热、眼部分泌物增多应及时就医。
眼部刺痛、畏光、流泪情况应立即就医。
就诊科室当患者出现结膜充血水肿、眼异物感、分泌物增多等症状时,及时去眼科就诊。
医生询问病情症状持续多久了?
发病前有无接触过结膜炎或感冒的病人?
目前都有什么症状?(如眼部刺痛、分泌物增多等)
是否有以下症状?(如畏光、流泪等症状)
以前有没有类似症状?
需要做的检查病原学检查
可将分泌物制作涂片和刮片,进行病原体的培养、分离和鉴定,可以确定感染的病原,从而确诊是否为病毒性结膜炎。
细胞学检查
细胞学检查主要是通过分泌物来进行检查,确定分泌物中的细胞,检查方法简单、方便,而且准确率很高。
眼常规检查
眼常规检查主要是包括眼底、视力等,明确患者是异常或者受损的情况,初步判断疾病的严重程度。
诊断标准病毒性结膜炎的确诊依靠于是否接触该病患者,病原学检查,以及典型的病毒性结膜炎临床表现,具体如下:
眼部出现很多不适症状,严重者可能还会有明显的畏光和异物感。
细胞学检查有白细胞、单核细胞及淋巴细胞增多的情况。
病原学检查分离出病毒即可确诊病毒性结膜炎。
鉴别诊断沙眼
沙眼以睑结膜浸润、滤泡为主,通常临床所见者为慢性炎症过程,表现为弥漫性睑及穹隆结膜充血、乳头肥大,滤泡形成,瘢痕和角膜血管翳。
慢性卡他结膜炎
慢性卡他结膜炎临床症状主要有瘙痒、异物感、眼干涩、视疲劳等。睑及穹隆结膜充血、乳头增生、表面粗糙,穹隆部血管走行清楚,无中断现象,无瘢痕形成。球结膜不充血,角膜无血管翳。分泌物少量,为黏液性,有的患者晨起时在内眦部有黄白色或在外眦部有白色分泌物。
睑腺性结膜炎
由于睑腺体分泌物分解后的产物,刺激睑腺本身及结膜,引起睑板、结膜充血、水肿、乳头增生等慢性炎症反应。本病常见于睑腺分泌旺盛者,如酒糟鼻患者。
治疗病毒性结膜炎是接触性传染疾病,应做到早期发现、严格隔离、积极治疗患者。治疗以局部用药为主,病情重伴全身症状者加用系统给药。
治疗周期 根据病情不同,至少治疗两周以上。 药物治疗治疗以局部用药为主,常用局部抗病毒药有更昔洛韦凝胶,每日四次点眼或阿昔洛韦滴眼液点眼。为预防继发细菌性混合感染,也可适当加用抗细菌类药物滴眼液。症状严重的可以辅助低浓度激素点眼,同时可给与口服抗病毒药物治疗。
手术治疗病毒性结膜炎需要隔离进行药物治疗,一般无需手术治疗。
预后发生角膜病变者预后较差,轻者出现浅层点状角膜浸润,重者可发展成树枝状、地图样、环形或盘状角膜炎,造成视力损害。
能否治愈病毒性结膜炎经过临床治疗,一般可以治愈。
能活多久病毒性结膜炎治愈后通常不影响自然寿命。
复诊如出现视物模糊、眼部分泌物异常等症状应及时复诊。
饮食病毒性结膜炎患者可正常饮食,多进食明目食物,多进食水果、蔬菜,保持自身营养状况良好,坚持少油、少脂食物。
饮食调理宜进食富有维生素A和锌的食物,如橘类水果、蔬菜等。
忌辛辣、刺激等食物,避免加重病情。
护理病毒性结膜炎患者平时护理应注意防止患者与外人接触,护理人员接触患者时应做好防护,避免被感染。
日常护理注意休息,避免过度劳累,避免用眼过度、眼部疲乏等。
鼓励锻炼身体,均衡饮食,增强自身免疫力。
避免再次接触病毒性结膜炎患者,以免再次感染。
病情监测患者需要注意关注眼部不适症状,定期进行视力、视野、眼底检查,如眼部分泌物增多等,应该及时就医。
心理护理及时开导患者,使其保持心情愉悦,避免心理负担引起精神疾病。
特殊注意事项病毒性结膜炎患者如果出现分泌物异常增多、血性分泌物、角膜炎等其他症状,注意及时就医,以免延误诊治。
预防病毒性结膜炎的预防原则是控制传染源,切断传染途径。应加强公共场所的卫生管理,禁止患者到公用浴池、游泳场所,加强个人卫生,不用手揉眼,不用公共面具及经常洗手等。
早期筛查建议定期进行眼部检查,尤其是接触过病毒性结膜炎患者的人,如有咽部不适、结膜充血、畏光、流泪等,一定及时就医。
预防措施避免接触病毒性结膜炎患者,如果必须解除情况下,带好护目镜,做好防护。
每周可运动3~4次,有助于提高自身抵抗力。
注意早睡早起,平衡饮食,注意自身调节。
参考文献
[1]范先群,杨培增.眼科学[M].第8版.北京:人民卫生出版社,2018.92-94.
[2]段润平,许叶圣,郑利斌,姚玉峰.病毒感染性眼病病原学诊断的研究进展[J/OL].浙江大学学报,2020,09,11.
[3]李丽红.儿童病毒性结膜炎的预防和治疗[J].中国眼镜科技杂志,2020(03):67-68.
本文出处:https://jk.yebaike.cn/view/869.html

 微信扫一扫
微信扫一扫