窦性心动过缓
窦性心动过缓是指成人窦性心律的频率低于60次/分。窦性心动过缓常同时伴有窦性心律不齐(不同PP间期的差异大于等于0.12秒)。窦性心动过缓常见于健康的青年人运动员、老年人、体力劳动者及睡眠状态。无症状的窦性心动过缓通常无需治疗。如因心率过慢,出现心排血量不足症状,如头晕、疲乏、气短、心绞痛等症状,可应用阿托品或异丙肾上腺素等药物,但长期应用往往效果不确定,易发生严重副作用,故应考虑心脏起搏治疗。
生理性窦性心动过缓
多见于经常锻炼者或者体育工作者等,通常在安静或者是睡眠时发生。
病理性窦性心动过缓
见于颅内压升高、急性心肌梗死等各类急性,多由迷走神经张力过高导致。
病因窦性心动过缓的病因包括生理性、药物性以及病理性因素,其产生的机制多数是由于迷走神经张力的增高,少数是由窦房结本身发生了病变所致。
生理状态
迷走神经张力增高时可出现心率慢,主要见于运动员、老年人和睡眠时,部分人甚至可低于40次/分钟。
心脏疾病
器质性心脏病如心肌炎、心肌病、冠心病时均可出现窦性心动过缓。急性心肌梗死尤其是下壁心梗,更易出现窦性心动过缓,但往往是一过性的。窦性心动过缓可以是病态窦房结综合征的一种表现,多由窦房结变性、纤维化等所致。
药物作用
应用洋地黄类、β受体阻滞剂、钙拮抗剂、普罗帕酮、利舍平、肌乙啶、甲基多巴等药物时可出现窦性心动过缓。
其他
如低温、甲状腺功能低下、严重缺氧、颅内压增高、血钾过高等病理生理状态下也可出现窦性心动过缓。
诱发因素长期劳累、锻炼
这类人群心脏功能得以改善,安静时迷走神经张力占据优势,与迷走神经张力改变有关。
年龄
年纪过大的人群窦房结功能减退,可引发心动过缓。
精神压力
过于焦虑,精神压力大的人群可引起神经功能紊乱,进而导致心动过缓。
流行病学窦性心动过缓常见于健康的青年人运动员、老年人、体力劳动者。据研究数据标明,65岁以上窦性心动过缓的发病率为11.61%。
好发人群健康的青年人运动员。
老年人。
体力劳动者。
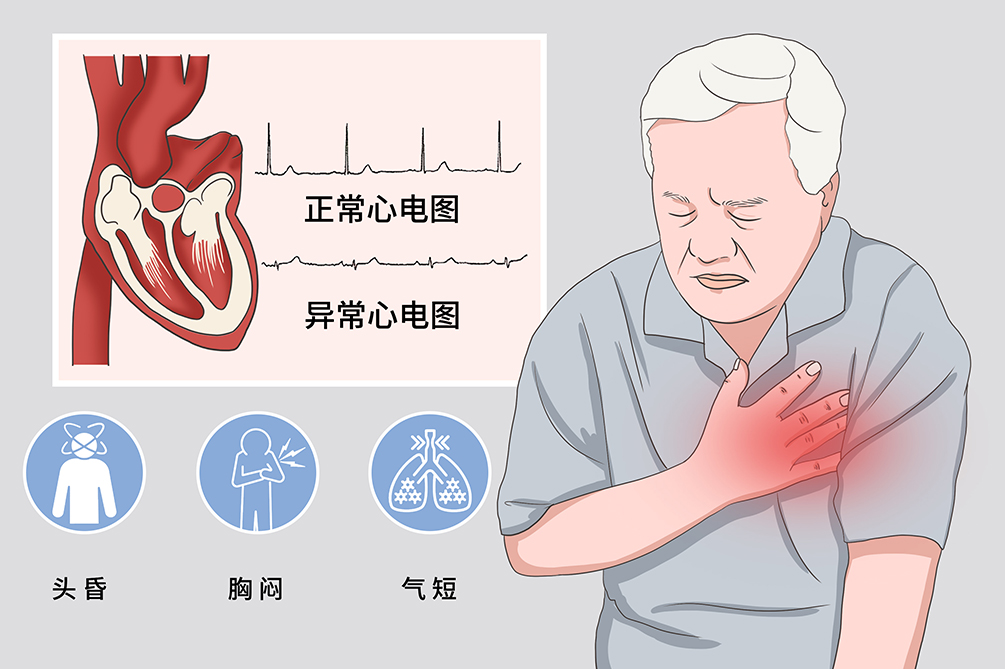
症状生理性的窦性心动过缓因血流动力学改变不大,所以一般无症状,也没有特殊的临床意义。严重心动过缓者可有头晕、乏力、气短、易疲劳等症状。病理情况下可有心悸、胸闷,严重时可有头晕、黑蒙、晕厥,甚至可诱发心绞痛,多见于合并器质性心脏病患者。
典型症状头晕
窦性心动过缓,心排血量减少,表现在脑部供血减少时,可出现头晕。
胸闷、气短
血液淤积在中心静脉等处,血液不流通,导致胸闷、憋气、气短。
易疲劳、乏力
心排血量减少,全身组织器官缺血缺氧,可出现乏力、易疲劳的症状。
意识模糊、血压下降
都与血液灌注不足有关,致血压下降,进而意识模糊、注意力无法集中,甚至昏厥。
其他症状冠心病患者窦性心动过缓时,会有心绞痛的症状。
并发症晕厥
严重心动过缓时,会导致大脑缺血,患者发生晕厥。
心衰
严重的心率过慢,长期不纠正,患者容易出现心功能下降,甚至是心衰。
慢快综合征
心跳时快时慢,毫无节律性,可引起房颤甚至卒中。
猝死
严重心动过缓可致心脏骤停,甚至猝死。
就医窦性心动过缓的治疗原则为正常变异者不需治疗,有基础病因者应予以纠正。心动过缓出现黑蒙、晕厥等心脑供血不足的症状时,可给予药物治疗,但长期应用效果不确定。对严重而持续的窦性心动过缓,心脏起搏治疗比药物更有效。
若窦性心动过缓伴有头晕、乏力、胸闷、气短等症状,及时就医。
如果患者发生晕厥或胸痛持续发作以及其他严重并发症,应立即就医,或立即拨打120。
就诊科室大多患者优先考虑去心血管内科就诊。
若患者出现晕厥和其他严重不适反应或并发症,可到急诊科就诊。
明确心动过缓的病因后,转入消化科、普外科、肾内科、泌尿科或是内分泌科等进一步诊治。
目前都有什么症状?(如头晕、乏力、易疲劳、胸闷、气短等)
是否有以下症状?(如心绞痛等)
既往有无其他的病史?
有没有嗜烟、嗜酒的习惯?
需要做的检查心电图
是诊断窦性心动过缓的首要检查。
动态心电图
需要患者24小时佩戴记录心率的仪器。这样可了解临床症状与窦性心动过缓是否相一致、最高窦性心率、最低窦性心率、平均心率、是否有长间歇及其程度,借此可以对窦性心动过缓进行综合评估,帮助后续诊断及治疗。
阿托品试验
可用于鉴别病态窦房结综合征。老年患者应谨慎进行该试验,因阿托品静脉推注可诱发冠状动脉痉挛。
运动试验
用于鉴别患者是否存在冠心病。可观察运动时心率的变化,但应根据患者的具体情况量力而行。
倾斜试验
通过体位变化,了解其是否会引起明显心动过缓,甚至晕厥。
睡眠监测
明确患者发生的心动过缓的情况是否由呼吸暂停引起。
心脏电生理检查
必要时可行该检查,有利于疾病的确诊。
诊断标准出现以下情况时,可判断为心动过缓:
窦性P波,频率<60次/分。
PR间期≥120ms。
PP间距>100ms。窦性心动过缓常伴有窦性心律不齐,即在同一次心电图描记中,PP间隔互差>120ms。
常伴有逸搏、逸搏心律和继发于心动过缓的快速性心律失常。
二度窦房传导阻滞
当发生2:1窦房传导阻滞时,心率可以很慢,酷似窦性心动过缓。鉴别方法为活动或注射阿托品后心率突然成倍增加,而在窦性心动过缓时心率虽也可加快,但增加缓慢,且不成整倍数关系。
未下传的房性期前收缩
仔细观察可识别出未下传的房性期前P波。注意有时其可融合在前一心跳的T波中,仅造成T波形态的改变。
与房性逸搏心律相鉴别
房性逸搏心律的速率比正常的心律要慢,而其P波的形态也与窦性P波不同,据此点可与窦性心动过缓相鉴别。窦性心动过缓时,Q-T间期会随着窦性周期长度的增加而作等比例的延长,但Q-T间期维持不变。
治疗生理性或药物性引起窦性心动过缓者,一般不需特殊治疗。主要是病因治疗,有基础病因者应予以纠正。严重的窦性心动过缓伴血流动力学改变,可选用药物治疗过渡,效果不佳时可进行心脏起搏器治疗。
治疗周期 该病治疗时间根据病因的不同,治疗措施不同,治疗周期长短不一,所以目前无具体治疗周期。 急症治疗急性发作时,可使用阿托品、异丙肾上腺素来提高心率,以缓解心功缓慢的情况。
药物治疗阿托品、麻黄碱、异丙肾上腺素
心动过缓出现黑蒙、晕厥等心脑供血不足的症状时,可暂时给予阿托品,麻黄碱、异丙肾上腺素加快心率,增加心排量,缓解症状。但长期使用效果不确定。
沙丁胺醇、氨茶碱
对于合并有哮喘的患者发生窦性心动过缓时,给予沙丁胺醇、氨茶碱等药物治疗有一定优势。
安置人工心脏起搏器
如已明确是病理性、有症状、药物疗效不佳者,应予以人工心脏起搏器治疗。对严重而持续的窦性心动过缓,心脏起搏治疗比药物更有效。而且对于年龄高达65岁的老人,出现心动过缓更需要安装起搏器。
导管射频消融术
对于引起并发症慢快综合征的患者,需要在安装起搏器后进行射频消融来治疗心动过快。如果还存在房颤现象,则需要抗凝治疗,以防发生卒中。
窦性心动过缓的预后与心率快慢及基础心脏状态有关。如心率40~60次/分,血流动力学改变不大,且无严重的器质性心脏病,则其无明显症状,预后良好。如心率慢且有严重的器质性心脏病,预后较差。若心率低于40次/分时,则心排血量明显降低,预后不良。
此病治疗的关键是对因治疗,不同病因的治疗结果不同。但植入心脏起搏器后,能较长时间稳定心率。
能活多久生理性窦性心动过缓者,不影响寿命。病理性心动过缓患者,及时就医治疗,一般也不会影响寿命。
生理因素引起的窦性心动过缓者,如果没有明显不适,则三个月或是半年复查一次。
病理性因素引起的窦性心动过缓者,原发病的复查时间更应重视,遵医嘱进行复查。
安置心脏起搏器的患者,术后3个月、半年、一年以及之后的每年都要进行复查。
饮食膳食调理是改善窦性心动过缓十分重要的一部分,患者应当注意饮食禁忌,注意饮食调整,保持营养均衡。
选择低脂、高维生素、易消化的食物,少食多餐,避免暴饮暴食。
尽量避免冷饮、辣椒、麻椒等。冷饮可导致胃部负担加重,刺激迷走神经,增加窦性心动过缓发生的风险。辣椒等容易诱发高血压、冠心病等各种心血管疾病。
戒烟、忌酒。吸烟、饮酒是诱发心律失常的重要因素。
护理有过窦性心动过缓的患者,注意监测心率,减少可能引起心动过缓的风险,预防疾病,健康生活,有症状及时就医。另外,明显的窦性心律过缓是由心脏疾病引起,健康的生活方式也利于维持心脏健康状态。
日常护理保持规律运动,具体方式可根据心脏具体情况,而遵医嘱进行,总体以不劳累为宜。
积极治疗已有疾病,避免加重,影响心脏功能。
若体重超标,属于肥胖阶段,则建议适当减肥。
尽量戒烟,且远离二手烟。
遵医嘱按时服用抗凝药物,且注意不要摔伤,防止出血。
对于安装心脏起搏器的患者,可正常生活,但需要注意不要靠近电磁场,以免失灵。
特殊注意事项定期复诊,如出现晕厥、黑蒙等症状应立即就医。
安置人工起搏器的患者,应定期复查起搏器功能。
预防通过降低患心脏病的几率,可减少发生窦性心动过缓的风险,而且及时消除原发病因和诱因是预防窦性心动过缓发生的关键。
存在基础疾病的患者或健康的运动员都可定期体检,做心电图等检查。这样可早期发现是否存在窦性心动过缓,还可以明确引起心动过缓的病因,及早治疗。
预防措施注意生活调理,应饮食有节、起居有常、不妄作劳。
慎用减慢心率和心脏传导的药物,且对此类药物的应用要严格掌握适应证和剂量,避免过量和误用。
病窦和房室传导阻滞患者,要禁用洋地黄制剂、β受体阻滞药及明显减慢心率的其他抗心律失常药物。
参考文献
[1]贺立山,翁孝刚.内科学[M].第7版.第四军医大学出版社,2008.
[2]张泽灵.心脏内科疾病诊断治疗指南[M].中国协和医科大学出版社,2004.
[3]杨天和编著.实用心血管疾病诊疗手册[M].2018,2.
本文出处:https://jk.yebaike.cn/view/96.html

 微信扫一扫
微信扫一扫