肾功能不全
肾功能不全是指各种原因引起的肾损害,使身体出现排泄代谢产物及调节水、电解质及酸碱平衡功能低下的一种状态。可以分为急性肾功能不全和慢性肾功能不全。导致肾功能不全的病因包括肾脏血流灌注不足、肾毒性物质、尿路梗阻、肾小球肾炎等慢性肾脏疾病。主要表现有贫血、高血压、恶心呕吐、代谢性酸中毒等,同时也可以伴随全身各个系统的症状。肾功能不全的治疗以药物治疗为主,严重者需要进行血液透析治疗或肾移植手术。
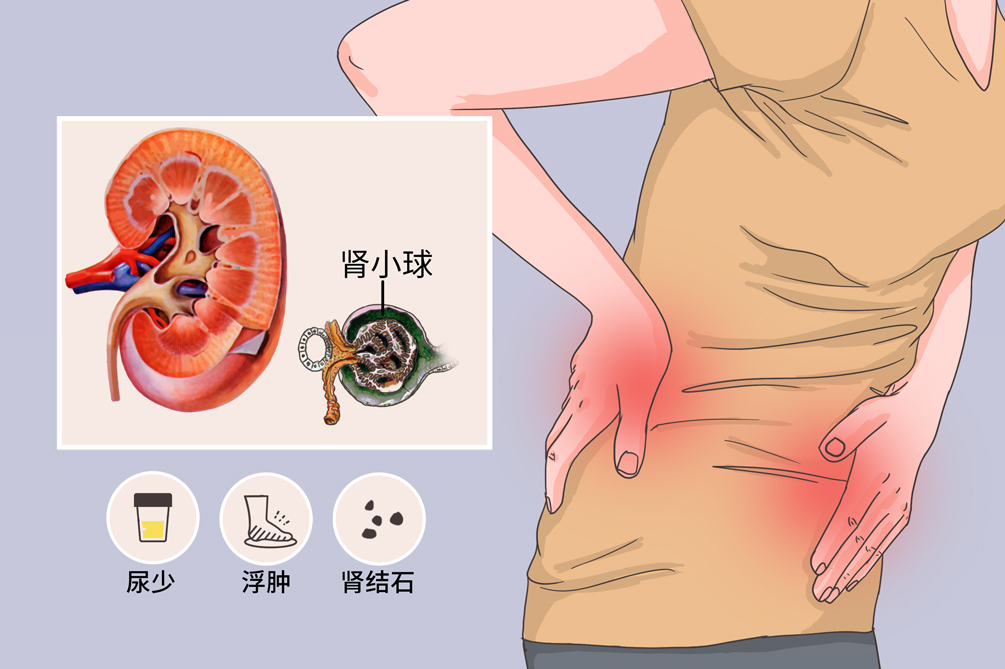
根据肾功能不全起病快慢,可分为急性肾功能不全和慢性肾功能不全
急性肾功能不全
急性肾功能不全是多种病因引起的肾功能快速下降,可发生于既往无肾脏病者,也可发生在原有慢性肾脏病的基础上。按机制又可分为肾前性肾功能不全、肾性肾功能不全、肾后性肾功不全。
慢性肾功能不全
慢性肾功能不全往往是在各种慢性肾脏病的基础上发展而来,如糖尿病肾病、原发性肾小球肾炎,早期可无明显症状,晚期除了有泌尿系统的症状外,还会伴有全身各系统的症状。
根据肾功能不全的发展进程,可分为四期
肾功能不全代偿期
没有明显症状。
肾功能不全失代偿期
可以出现贫血、疲乏无力、体重减轻、食欲减退等全身各个系统的症状。
肾功能衰竭期
全身各个系统的症状加剧,贫血明显,夜尿增多,血肌酐、尿素氮明显上升,出现代谢性酸中毒以及氮质血症。
尿毒症期
此期肾功能严重受损,可出现少尿、无尿,全身各个系统的症状加剧恶化,症状严重。
病因引起急性肾功能不全的主要病因为肾脏缺血、肾毒性物质引起肾小管损伤,慢性肾功能不全好发于尿路梗阻患者和患有各种肾脏疾病的患者,常因感染、出血而诱发。
主要病因急性肾功能不全
肾前性肾功能不全
主要由肾脏血流灌注不足所致,常见病因包括有效血容量不足、心排量降低、全身血管扩张、肾动脉收缩和肾自主调节反应受损。
肾性肾功能不全
按照损伤部位可分为小管性、间质性、血管性和小球性,常见病因有缺血后再灌注、肾毒性物质引起肾小管损伤,肾缺血和炎症因子引起肾血流动力学异常。
肾后性肾功能不全
主要是由尿路梗阻引起的。
慢性肾功能不全
由各种慢性肾脏疾病,如糖尿病肾病、高血压肾小动脉硬化、原发性肾小球肾炎,最终导致肾脏的不可逆性结构和功能障碍。
诱发因素脱水、大出血和休克
引起有效血容量不足,进而使肾脏灌注不足,最终引起肾功能不全。
肾毒性药物
加重肾毒性和肾脏负担,导致肾功能恶化。
严重感染
感染也是引起肾脏血供减少的原因之一。
流行病学肾功能不全在我国是常见病、多发病。肾功能不全好发于有高血糖、高血压、慢性肾脏疾病史的病人,近年来慢性肾脏病的患病率有明显上升趋势。引起肾功能不全的病因,在发达国家以糖尿病肾病、高血压肾小动脉硬化常见,在我国以原发性肾小球肾炎多见。
好发人群肾脏血流灌注不足者
肾血流持续低灌注,可使肾小管上皮细胞明显损伤。
肾小管受损者
肾小管严重受损可导致肾小球滤过液的反渗,使肾间质水肿和肾实质进一步损伤。
尿路梗阻者
尿路持续梗阻,使肾皮质大量区域出现无灌注或低灌注状态,肾小球滤过率逐渐降低,最终导致肾功能不全。
有慢性肾脏疾病者
各种慢性肾脏病可导致肾小球、肾小管不同程度的受损,最终发展为肾功能不全。
症状肾功能不全早期可无明显症状,或仅有乏力、腰酸、夜尿增多等轻度不适,少数患者可有食欲减退、代谢性酸中毒表现。重症患者可出现急性左心衰竭、严重高钾血症、消化道出血、中枢神经系统障碍等,甚至有生命危险。肾功能不全患者往往会并发贫血、高血压和骨骼病变。
典型症状泌尿系统症状
疾病早期阶段仅有泌尿系统症状,如乏力、腰酸、夜尿增多。
水、电解质代谢紊乱
肾功能不全常出现各种电解质代谢紊乱和酸碱平衡失调,可表现为代谢性酸中毒、水钠潴留、低钠血症、高钾血症、低钙血症、高磷血症和高镁血症。
营养物质代谢紊乱
一般表现为氮质血症、糖耐量减低、高脂血症以及维生素代谢紊乱。
心血管系统表现
患者常表现为高血压和左心室肥厚、心力衰竭、尿毒症性心肌病、心包积液、血管钙化以及动脉粥样硬化。
呼吸系统症状
体液过多或酸中毒可出现气短、气促、深大呼吸以及胸腔积液。
胃肠道症状
胃肠道症状常为慢性肾脏病最早的表现,主要有食欲缺乏、恶心、呕吐、消化道出血等表现。
血液系统表现
主要为肾性贫血、出血倾向和血栓形成倾向。
神经肌肉系统症状
早期表现为疲乏、失眠、注意力不集中,严重时出现谵妄、惊厥、幻觉、精神异常等表现。
内分泌功能紊乱
主要表现有促红细胞生成素减少、糖耐量异常、胰岛素抵抗等。
骨骼病变
慢性肾脏病病人存在钙、磷等矿物质代谢及内分泌功能紊乱,诊断主要依靠骨活检,可表现为高转化性骨病、低转化性骨病、混合型骨病等。
其他症状肾功能不全代偿期
没有明显症状。
肾功能不全失代偿期
可以出现贫血、疲乏无力、体重减轻、食欲减退等全身各个系统的症状。
肾功能衰竭期
全身各个系统的症状加剧,贫血明显,夜尿增多,血肌酐、尿素氮明显上升,出现代谢性酸中毒以及氮质血症。
尿毒症期
此期肾功能严重受损,可出现少尿、无尿,全身各个系统的症状加剧恶化,症状严重。
并发症高血压
肾功能不全导致水钠代谢紊乱,形成水钠储留,最终表现为高血压。
贫血
由于肾脏是促红细胞生成素产生的部位,肾功能不全时,该物质减少,可造成贫血。
肾性骨营养不良
肾功能不全时,患者钙、磷代谢紊乱,可出现肾性骨营养不良。
就医当患者出现乏力、腰酸、少尿等泌尿系统症状时,应到肾内科就诊,进行尿常规、血常规以及X线等一系列检查,确定肾功能情况以及有无尿路梗阻,若肾功能检查肾小球滤过率小于90ml/min,提示肾功能不全,注意尿毒症昏迷需要与肝硬化引起的肝性昏迷相鉴别,通过询问病史和肝功能检查可鉴别。
就医指征肾功能不全初期,没有明显症状时,可以在医师指导下进一步检查,然后制定治疗方案。
如果出现贫血、消化道出血等全身症状,以及乏力、夜尿增多等症状时,说明肾功能受损较严重,应及时就医治疗。
如果出现腰酸、少尿甚至无尿的症状,此时肾功能严重降低,应立即就医。
就诊科室优先考虑去肾内科就诊。
若患者出现恶心、呕吐、消化道出血,可以考虑去消化内科就诊。
出现贫血、出血等症状时,考虑到血液内科就诊。
出现糖耐量异常和胰岛素抵抗症状时到内分泌科就诊。
出现失眠、注意力不集中、谵妄、幻觉等症状时,到神经内科就诊。
出现气短、气促、深大呼吸、胸腔积液症状时到呼吸内科就诊。
出现呼吸困难、不能平卧、肺水肿等症状时到心血管内科就诊。
医生询问病情目前每日排尿量多少?
有没有肾脏疾病,患病多久?
目前都有什么症状?(如乏力、腰酸、夜尿增多等)
近期有没有感染或大出血?
既往有无糖尿病、动脉硬化、慢性肾炎等疾病的病史?
需要做的检查血液检查
血液检查可以检测红细胞计数和血红蛋白水平,判断有无贫血。同时也可以检测患者血钙、血磷、血钠水平,判断患者有无电解质紊乱。当血肌酐、尿素氮超出正常水平时,提示肾功能受损。
尿液检查
尿液检查可以检测患者尿液有无血尿、蛋白尿及管型尿,如果数值异常,往往提示患者肾功能出现异常。
生化检查(包括肝肾功能电解质血脂血糖等)
抽血化验可见血尿素氮血肌酐升高,肾功能受损严重时可见高钾、高钠、低钙、高磷、高镁等,也可发现高尿酸、高血脂、高血糖。
影像学检查
影像学检查包括超声检查、X线检查、CT检查、磁共振成像检查等,可检查肾脏的形态、大小、肾功能和肾动脉有无狭窄。
诊断标准肾功能不全代偿期
肾小球滤过率50~80ml/min肾功能轻度下降。
肾功能不全失代偿期
肾小球滤过率20~50ml/min肾功能中度下降。
肾衰竭期
肾小球滤过率10~20ml/min肾功能重度下降。
尿毒症期
肾小球滤过率小于10ml/min,此期需要进行透析治疗。
鉴别诊断心力衰竭
全心衰患者也可以出现肺淤血、肺水肿等呼吸系统症状,通过询问心脏疾病病史和超声心动图检查,可以鉴别。
肝硬化
肝硬化患者也可以出现消化道出血和肝性昏迷,需要与肾功能不全末期即尿毒症性昏迷相鉴别,通过询问肝脏疾病病史和肝功能检查可以鉴别。
治疗肾功能不全患者需要进行长期持续性治疗,最重要的治疗原则是治疗各种原发疾病,控制血糖、血压,避免各种可能引起肾功能恶化的因素,如感染、休克。肾功能不全的治疗以药物治疗为主,严重患者可以考虑血液透析或进行肾移植手术。
治疗周期 肾功能不全患者需要进行长期持续性治疗。 一般治疗积极治疗原发疾病,去除导致肾功能恶化的因素,保护健存肾单位。主要是控制高血压、血糖和蛋白尿,排除毒素,保护残余肾功能。
药物治疗碳酸氢钠
可以纠正代谢性酸中毒。
血管紧张素转换酶抑制剂和血管紧张素Ⅱ受体拮抗剂
不仅有良好的降压作用,还有减少肾小球高滤过、减轻蛋白尿的作用,还能减少心肌重塑、降低心血管事件的发生率,肾功能明显下降者需谨慎用药,以免出现高钾血症。
呋塞米、布美他尼
利尿剂的使用可以快速纠正水钠潴留,改善水肿、高血压的表现。
重组人促红细胞生成素
可以纠正贫血。
碳酸钙和骨化三醇
可以纠正低钙血症。
辛伐他汀
可以纠正高脂血症,预防心、脑血管疾病。
胰岛素
改善高血糖症状,并减少血糖过高带来的并发症。
别嘌醇或非布司他
可以缓解痛风,治疗高尿酸血症,延缓肾功能恶化。
手术治疗尿毒症期患者,肾功能严重受损,已不能维持者,可以进行肾移植手术,是目前最佳的肾脏替代疗法。
其他治疗血液净化治疗
当患者出现严重的高钾血症时。为防止心脏骤停的发生,需要及时进行血液透析或腹膜透析等血液净化治疗。
肾移植
尿毒症期患者,肾功能严重受损,已不能维持者,可以进行肾移植手术,是目前最佳的肾脏替代疗法。
预后早期症状较轻的肾功能不全患者可以改善,每3个月复查一次。已发展为尿毒症的患者,经过长期血液透析治疗或肾移植手术,预期寿命可达10年及以上。
能否治愈急性肾功能不全患者多可恢复。慢性肾功能不全经过血液透析或肾移植手术,也可以获得很好的缓解。
能活多久慢性肾功能不全早期经过有效治疗可延缓肾功能不全的进展,晚期患者经过积极治疗预期寿命也可以达10年及以上。
后遗症慢性肾衰竭透析患者5年后可发生远期透析并发症,肾移植患者术后需要长期服用大量抗排斥药物,可造成肝肾功能损伤。
复诊肾功能不全患者应该定期复查,如果病情稳定,需要每3个月复查一次肾功能的情况。检查尿液是否有管型、尿蛋白,并且检查血肌酐、肾小球滤过率水平,每年复查肾脏B超、胸片、心脏超声和心电图。
饮食肾功能不全患者饮食要注意规律,宜低蛋白饮食,可延缓肾衰竭的进展。提倡低糖饮食,尤其是继发于糖尿病肾病的患者。低盐、低脂饮食,可以减轻肾病患者水肿,同时应注意控制钾、磷的摄入和补充微量元素。
饮食调理宜低蛋白饮食,是饮食治疗的核心,可以有效延缓慢性肾衰竭的进展,低蛋白饮食患者可以补充一些必需氨基酸。
宜低糖饮食,严格控制血糖,尤其是继发于糖尿病肾病的患者,注意控制米饭、馒头、蛋糕的摄入。
控制盐的摄入,提倡低盐饮食,以控制液体入量,减轻患者水肿症状。
患者要少吃肉类等高脂的食物,提倡低脂饮食,高钾血症患者要控制钾的摄入。
补充微量元素,注意补充叶酸、钙、铁、锌等矿物质,比较好的食物有菠菜、胡萝卜。
护理肾功能不全患者注意避免过度劳累、避免感染,严格控制饮食,通过良好的护理,可以延缓患者肾功能恶化,减轻患者症状。
日常护理肾功能不全患者的治疗以药物治疗为主,应坚持服药,不要自行停药。
要保证居住空间的卫生,保持通风。
病情监测患者如出现乏力、腰酸、夜尿增多等症状加重时,应及时到医院进行检查。
特殊注意事项肾功能不全患者要坚持服药,不可随意中断,要注意防治感染,避免引起肾功能急剧恶化。
预防肾功能不全的预防首先要提高对慢性肾脏病的警觉,重视询问病史、查体和肾功能的检查,对已有肾脏疾患进行及时有效的治疗,并每年定期检查尿常规、肾功能至少两次,每年查肾脏超声1次。肾功能不全患者要注意避免感染、出血,以免导致肾功能恶化。
早期筛查对有肾脏疾患的患者,至少每半年进行一次尿常规,血常规和肾功能检查。
预防措施有慢性肾脏病患者,每年定期进行肾功能检查并进行及时有效的治疗。
避免感染、出血等可能引起肾功能急剧恶化的危险因素。
参考文献
[1]葛均波,徐永健.内科学.第9版[M].人民卫生出版社,2018.518
[2]杭宏东.肾内科学.高级医师进阶[M].北京人民卫生出版社,2016.325
本文出处:https://jk.yebaike.cn/view/322.html

 微信扫一扫
微信扫一扫