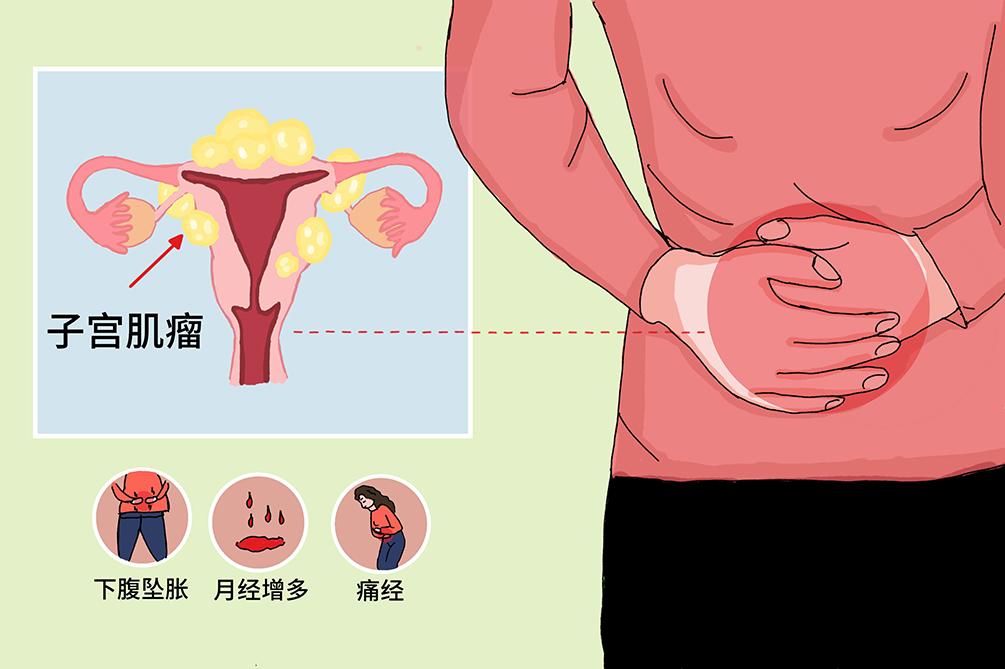
子宫肌瘤
子宫肌瘤是女性生殖器官中最常见的一种良性肿瘤,也是人体中最常见的肿瘤之一。由于子宫肌瘤主要是由子宫平滑肌细胞增生而成,其中有少量纤维结缔组织作为一种支持组织而存在,故称为子宫平滑肌瘤较为确切,简称子宫肌瘤。
按肌瘤生长部位
分为宫体肌瘤(约90%)和宫颈肌瘤(约10%)。
按肌瘤与子宫肌壁的关系
肌壁间肌瘤
指肌瘤位于子宫肌壁内,被肌层所包围,发生率一般为60%~70%。
黏膜下肌瘤
肌瘤向宫腔方向生长,突出于宫腔,表面仅为子宫内膜覆盖。黏膜下肌瘤易形成蒂,在宫腔内生长犹如异物,常引起子宫收缩,肌瘤可被挤出宫颈外口而突入阴道,发生率一般为10%~15%。
浆膜下肌瘤
肌瘤向子宫浆膜面生长,可突出与子宫表面,表面被浆膜覆盖,发生率约为20%。
病因子宫肌瘤的病因和发病机制尚未明了,可能与遗传易感性、性激素水平和干细胞功能失调有关。
主要病因遗传原因
子宫肌瘤患者的女儿患病风险增高。
单卵双胎女性都发生子宫肌瘤的概率远高于双卵双胎女性。
子宫肌瘤的进展和临床严重程度与种族密切相关。
子宫肌瘤的发生与某些遗传性疾病相关,40%~50%的子宫肌瘤患者存在染色体结构异常。
分子遗传学研究表明,酶的异常、细胞凋亡、高迁移率族蛋白家族与子宫肌瘤的发病相关。
性激素影响
雌、孕激素在子宫肌瘤发病中的作用及机制尚未完全明确,是否为子宫肌瘤发生的启动因子目前仍存在争议。
子宫肌瘤好发于性激素分泌旺盛的育龄期妇女,青春期前少见,而绝经后发展停止或肌瘤缩小。
妊娠期雌、孕激素的分泌量增加,肌瘤有增大的倾向。
外源性性激素摄入如激素补充治疗会引起肌瘤增大。
抑制性激素分泌的药物治疗能使肌瘤缩小。
单克隆平滑肌细胞增殖
分子生物学研究提示子宫肌瘤是由单克隆平滑肌细胞增殖而成,多发性子宫肌瘤是由不同克隆平滑肌细胞增殖形成。
诱发因素高龄
当女性接近绝经期,雌激素水平高于正常卵泡期水平,可能也与雌、孕激素长达20~30年的刺激作用累积到顶点有关。
流产
多次人工流产可对子宫内膜产生创伤性刺激,从而对机体内分泌系统产生影响,导致激素水平紊乱,诱发子宫肌瘤。
妇科炎症
子宫肌瘤是由苗勒氏组织分化、发育而来,苗勒氏组织对外界刺激和致病因子极为敏感,且分化能力较强,所以长期妇科炎症刺激,易导致子宫肌瘤的产生。
流行病学子宫肌瘤是常见病、多发病,是女性最常见的良性肿瘤。
发病年龄分布在30~50岁之间,但育龄期女性为本病的高发期。
估计育龄期妇女的子宫肌瘤患病率可达25%。
同时围绝经期女性的发病率也不容忽视,约占10%。
妊娠合并子宫肌瘤的估计发生率为 0.1%~3.9%。
好发人群30~50岁的女性。
肥胖女性。
青春期女性。
患有多囊卵巢综合征者。
有子宫肌瘤家族史者。
长期应用激素药物者。
症状患者症状与肌瘤的部位、生长速度及肌瘤变性有密切关系。初起可无明显症状,仅在盆腔检查或超声检查时偶被发现。患有多个浆膜下肌瘤者未必有症状,而一个较小的黏膜下肌瘤常可引起不规则阴道流血或月经过多。
典型症状经量增多及经期延长
是子宫肌瘤最常见的症状。多见于大的肌壁间肌瘤及黏膜下肌瘤,肌瘤使宫腔增大,子宫内膜面积增加并影响子宫收缩,此外肌瘤可能使肿瘤附近的静脉受挤压,导致子宫内膜静脉丛充血与扩张,从而引起经量增多、经期延长。
下腹包块
肌瘤较小时在腹部摸不到肿块,当肌瘤逐渐增大使子宫超过3个月妊娠大时,可从腹部触及。较大的黏膜下肌瘤可脱出于阴道外,患者可因外阴脱出肿物就诊。
白带增多
肌壁间肌瘤使宫腔面积增大,内膜腺体分泌增多,致使白带增多;子宫黏膜下肌瘤一旦感染,可有大量脓样白带。
压迫症状
子宫前壁下段肌瘤可压迫膀胱引起尿频;宫颈肌瘤可引起排尿困难、尿潴留;子宫后壁肌瘤可引起便秘等症状。阔韧带肌瘤或宫颈巨大肌瘤向侧方发展,嵌入盆腔内压迫输尿管使上泌尿道受阻,造成输尿管扩张甚至肾盂积水。
伴随症状黏膜下肌瘤伴有坏死感染时,可有不规则阴道流血或血样脓性排液。长期经量增多可继发贫血,出现乏力、心悸等症状。白带增多时,若有溃烂、坏死、出血时,可有血性或脓血性、伴有恶臭的阴道流液。
其他症状部分子宫肌瘤患者可能出现下腹坠胀、腰酸背痛等症状。肌瘤红色样变时有急性下腹痛,伴呕吐、发热及肿瘤局部压痛;浆膜下肌瘤蒂扭转可有急性腹痛;子宫黏膜下肌瘤由宫腔向外排出时也可引起腹痛。
并发症继发性贫血
子宫肌瘤引起月经失调,长期出现月经增多、经期延长、淋漓出血可以导致继发性贫血。
不孕症
子宫肌瘤可影响宫腔形态、阻塞输卵管开口或压迫输卵管使之扭曲变形等均可能导致不孕。
急腹症
子宫体浆膜下肌瘤蒂扭转可出现急腹痛,肌瘤红色变性时可出现腹痛伴发热。
恶性病变
已存在的平滑肌瘤恶性变,发生率一般认为0.13%~2.02%。子宫肌瘤恶变以镜下病理结果为准,常有下列特征:
多发性子宫肌瘤中常只有1个或2个发生肉瘤变,其余的均保持良性肌瘤的特征;
恶变常从肌瘤的中央开始,恶变后失去原有的编织状和席纹状的结构,呈灰白或灰红均质的“鱼肉样”或“脑样组织”改变,质软而脆,严重时常伴有出血和坏死,周围部分常仍可保留编织状的结构,也可与周围组织的分界不清楚,出现浸润性的边缘;
肉眼或镜检时常可以看到包膜;
镜检时在同一张切片内掺杂有肉瘤病变和良性肌瘤的结构。肉瘤变的晚期,良性编织状肌束结构消失,均由典型的肉瘤病变取代。
就医若出现经量增多、经期延长、下腹部包块等,需及时就医,可通过超声、腹腔镜等检查进一步佐证,初步诊断,及时根据检查结果制定治疗方案。
就医指征普通人群
在体检行妇科B超发现子宫肌瘤,或其他情况下发生月经增多、经期延长、淋漓出血、继发性贫血等症状,高度怀疑子宫肌瘤,应及时就医。
子宫肌瘤患者
子宫肌瘤体积较大压迫盆腔出现尿频或便秘,子宫肌瘤引起继发性贫血、妊娠期子宫肌瘤、急腹症、恶性病变,应立即就医。
就诊科室优先考虑去妇科就诊。
医生询问病情因为什么来就诊的?
目前都有什么症状?(如月经异常、腹痛、尿频、排尿困难、下腹坠胀等)
症状持续多久了?是否经期加重?
既往有无其他的病史?
是否有多囊卵巢综合征?
母亲是否患有子宫肌瘤?
妇科B超
经阴道妇科B超检查最常用,但对超出盆腔的肿物、肥胖及无性生活女性适用传统的经腹壁妇科B超检查。
经直肠妇科B超检查可用于不宜行经阴道妇科B超的患者,如阴道出血、阴道畸形、阴道萎缩、阴道脱垂及无性生活的女性。
宫腔三维妇科B超的图像逼真,能明确肌瘤与子宫内膜及肌壁的关系,对肌瘤大小的估测值也较二维超声更可靠,对较小的黏膜下肌瘤诊断敏感性更佳,但费用较高。
腹腔镜妇科B超是配合腹腔镜手术的一种新的检查途径,可帮助术者确定最佳的子宫肌层切口位置,并有助于发现直径0.5cm左右的小肌瘤。
盆腔核磁共振检查
MRI具有软组织分辨率高、空间三维成像等优点,能清楚显示肌瘤的数量、大小、位置及与宫腔的关系,特别是对于多发性及较小的子宫肌瘤。子宫肌瘤的MRI信号特征是T1加权成像(WI)信号强度与正常肌层相似,在T2WI为很低的信号;伴坏死、液化或玻璃样变性时,可表现为T2WI高信号;伴出血时,T1WI、T2WI均表现为不均匀高信号。
诊断性刮宫
通过探针探测宫腔深度和方向,感觉宫腔形态,了解宫腔内有无肿块及其所在部位。同时刮取子宫内膜病理检查,以便排除其他内膜病。
超声检查
这是目前常用的辅助诊断方法,通过B超检查了解肌瘤的生长部位、数目以及肿瘤内部是否均匀或液化、变性等。超声检查既有助于诊断子宫肌瘤,并为区别肌瘤是否变性提供参考,又有助于与卵巢囊肿或其他盆腔肿块的鉴别。
腹腔镜检查
当肌瘤需与卵巢囊肿或其他盆腔肿块鉴别时,就可通过腹腔镜打孔,关注子宫的大小、形态、肌瘤生长部位及性质。
诊断标准通过询问患者症状和月经史,并做妇科检查确诊,若怀疑有子宫肌瘤,还需结合超声检查和MRI检查结果。
鉴别诊断妊娠子宫
妊娠时有停经史、早孕反应、子宫随停经月份增大、质软,借助妊娠试验、B超及多普勒超声检查即可确诊。
卵巢肿瘤
一般无月经改变,多为偏于一侧的囊性肿块,无粘连时可与子宫分开。子宫浆膜下肌瘤与卵巢实质性肿瘤鉴别比较困难,必要时应用B超、腹腔镜检查。
盆腔炎性肿块
炎症多有发热、腹痛病史,肿物边界不清,与子宫粘连或不粘连,有压痛,抗炎治疗后症状、体征有好转,B超可协助鉴别。
子宫腺肌病
进行性加重的痛经史,月经增多,子宫呈球形增大。肌瘤与腺肌病常并存,可通过妇科B超影像鉴别。
子宫畸形
双子宫或残角子宫易误诊为子宫肌瘤,B超、腹腔镜、子宫输卵管造影可协助鉴别。
子宫肉瘤
好发于老年妇女,生长迅速,侵犯周围组织时出现腰腿痛等压迫症状。有时从宫口有息肉样赘生物脱出,触之易出血,肿瘤的活组织检查有助于鉴别。
子宫内膜癌
以绝经后阴道流血为主要症状,好发于老年妇女,子宫呈均匀增大或正常,质软。应注意更年期妇女肌瘤可合并子宫内膜癌,诊刮有助于鉴别。
宫颈癌
有不规则阴道流血及白带增多或不正常排液等症状,外生型较易鉴别,内生型宫颈癌则应与宫颈管黏膜下肌瘤鉴别,可借助于B型超声检查、宫颈细胞学刮片检查、宫颈活组织检查等鉴别子宫恶性肿瘤。
治疗根据子宫肌瘤的部位、生长速度、体积大小及所引起的相关症状和并发症,分为手术治疗及药物治疗。
治疗周期 短期治疗 一般治疗如果是较小的肌瘤,没有症状,或者暂时没有生育要求,可定期复查,观察变化情况。对于子宫肌瘤直径大于3~5cm,或者已经出现月经改变或者影响怀孕,需及时治疗。一般是手术治疗为主,可做子宫肌瘤剔除或者是子宫切除。
药物治疗米非司酮
是一种孕激素拮抗剂,可使肌瘤体积缩小,但停药后肌瘤多再长大。
达那唑
多用于治疗无法进行手术的子宫肌瘤,停药后子宫肌瘤可长大,但服用本药可造成肝功能损害。
促性腺激素释放激素激动剂
目前临床上常用的促性腺激素释放激素激动剂有曲普瑞林、戈舍瑞林、亮丙瑞林等,但不宜长期使用,仅用于手术前的预处理,以免引起严重更年期症状。
雄激素类药物
常用药物有甲睾酮(甲基睾丸素)和丙酸睾素(丙酸睾丸素),可抑制肌瘤生长。应注意使用剂量,以免引起男性化。
手术治疗经腹手术
经腹子宫肌瘤剔除术适用于有生育要求、期望保留子宫者。具体选择腹腔镜还是开腹手术,取决于术者的手术操作技术和经验,以及患者自身的条件。
对于肌瘤数目较多、肌瘤直径大(如>10cm)、特殊部位的肌瘤、盆腔严重粘连,手术难度增大或可能增加未来妊娠时子宫破裂风险者宜行开腹手术。
对于可能存在不能确定恶性潜能的平滑肌肿瘤甚至平滑肌肉瘤者,肌瘤粉碎过程中可能存在肿瘤播散的风险,应选择开腹手术。
无生育要求、不期望保留子宫者可行子宫全切除术。对于希望保留子宫颈的年轻患者也可行子宫次全切除术,术前应注意子宫颈癌的筛查,以减少子宫颈残端癌的发生。
推荐术后子宫创面应用防粘连制剂以减少粘连,有助于减少再次手术的难度。术后3个月常规行超声检查,若发现仍有肌瘤为肌瘤残留;若此后检查出有肌瘤,为复发。
远期随访,子宫肌瘤的术后复发率接近50%,约1/3的患者最终需要再次手术治疗。
宫腔镜手术
适合于子宫体黏膜下肌瘤(肌瘤直径≤5.0cm);肌壁间内突肌瘤,肌瘤表面覆盖的肌层≤0.5cm;各类脱入阴道的子宫或子宫颈黏膜下肌瘤;宫腔长度≤12cm;子宫体积<孕8~10周大小,排除子宫内膜及肌瘤恶变。
除通用禁忌症外,子宫颈瘢痕致子宫颈坚硬不能充分扩张者为宫腔镜手术的禁忌症。
经阴道手术
可行子宫切除术及子宫肌瘤剔除术。
经阴道手术通过人体自然的穴道进行,能保持腹部皮肤及腹壁组织的完整性,与开腹手术相比,具有减少围手术期并发症、缩短住院时间、减少疼痛、改善生命质量,以及恢复快、无需昂贵的医疗设备、医疗费用低等特点。尤其是对于伴有肥胖、糖尿病、高血压、肺心病等内科合并症,不能耐受开腹或腹腔镜手术的患者是理想术式。
对合并盆腔器官脱垂的患者,可同时进行盆底修复手术。但经阴道手术也有一定的局限性,由于阴道手术视野小,操作空间受到局限,手术难度大,若有盆腔粘连、子宫体积大等会更增加手术难度,操作不当易损伤邻近器官,增加感染机会。
微无创手术或局部治疗
子宫肌瘤的微无创手术治疗还有其他的非主流方法,如经导管子宫动脉栓塞术(TUAE)和高强度超声聚焦消融(HIFU)等。
与传统的子宫肌瘤剔除术和子宫切除手术相比,这些方法多数通过缩小肌瘤体积,或破坏子宫内膜达到缓解子宫肌瘤症状的目的,不易取到肌瘤组织进行病理检查,但是多数更加微创甚至无创,其治疗方法各有其优势及局限性。
中医治疗中医药治疗子宫肌瘤以化瘀消症为主,辨证论治,药方众多。中药治疗子宫肌瘤的文献结果多以症状改善为疗效指标,桂枝茯苓胶囊、宫瘤清、散结镇痛胶囊等可以有效治疗子宫肌瘤,降低复发率,但是中药治疗子宫肌瘤的确切疗效尚不能肯定。此外,中西药联合应用是否在增强疗效的同时增加了不良反应,也需要多加关注。
预后子宫肌瘤是妇科常见良性肿瘤,大多数人无自觉症状,一般经体检发现。随年龄增长,当女性绝经后,体内性激素水平降低,子宫肌瘤可逐渐萎缩甚至消失。该病可以治愈,但容易复发。
能否治愈可以治愈,绝经前容易复发。
能活多久除了子宫肌瘤恶性病变外,一般良性子宫肌瘤不会影响自然寿命。
复诊子宫肌瘤监测或刚开始治疗,至少每3个月复查一次;药物或手术治疗后,可6个月复查一次。
饮食子宫肌瘤患者,若症状较轻,未进行手术治疗,日常饮食与平常无异,但需注意减少刺激性食物及雌激素食物的摄入。经手术治疗患者,宜多食富含蛋白质的食物,促进伤口恢复。
饮食调理避免摄入燕窝、蜂皇浆、阿胶、豆浆等动植物雌激素含量高的滋补食物。
避免滋养型保健品的补充。
尽量多进食海藻类食物,比如紫菜、海带、裙带菜等。
多吃五谷杂粮,日常可适当进食一些干果,如花生、瓜子等。
宜食用富含蛋白质的食物,适当摄入含有膳食纤维的食物,如蔬菜,以防便秘。
宜吃
海参 木耳 虾 猪肝 桃胶 海带 黄鳝 红糖姜水 鸡肉 查看更多>少吃
豆制品 蜂蜜 荔枝 毛豆 山药 绿豆 韭菜 辣椒 黑鱼 查看更多>慎吃
葛粉 红枣 羊肉 桂圆 海鲜 豆浆 带鱼 豆花 龙虾 查看更多> 护理子宫肌瘤是较为常见的妇科良性肿瘤,无症状患者,日常应定期观察随访;服用药物治疗和手术治疗的患者,日常生活中也应注意病情的监测,注意按医嘱服药,均衡饮食等。
日常护理口服药物患者,应了解各类所服用药物的作用、剂量和用法,按医嘱服用,出现不良反应时,及时至医院咨询或救治,切不可自行停药或增减药量。
日常注意适当运动,肥胖也可影响子宫肌瘤的发展,每天运动有助于控制病情,但需注意需选择适宜自己的运动强度。
病情监测定期复查妇科B超,监控子宫肌瘤情况。若出现进一步发展趋势,及时进行治疗。必要情况下,若无生育要求女性,可考虑进行手术治疗。
特殊注意事项出院后严格按照医嘱进行复诊。
进行宫腔镜检查的患者,检查后1个月内严禁性生活、盆浴。
行子宫肌瘤剔除术后,有生育打算的患者应尽快在3年内妊娠。
预防女性应爱护自己,定期体检,当出现月经异常等妇科症状时,应及时至医院进行排查。避免长期接触雌、孕激素类药物及保健品,注意经期及性生活卫生,洁身自爱。
早期筛查子宫肌瘤筛查的年龄和频率
对于子宫肌瘤高危人群,宜及早开始进行子宫肌瘤筛查,每一年进行妇科B超检查,若发现子宫肌瘤,应每隔3个月复查妇科B超,观察子宫肌瘤生长速度。
子宫肌瘤筛查的方法
对于具有至少一项危险因素的高危人群应进一步进行影像学筛查。其中妇科B超筛查是简单易行的方法,宜作为常规的筛查方法,但有漏诊的可能性。
预防措施合理膳食,三餐规律,避免高激素含量食物及保健品的补充。
适量运动,避免久坐,防止肥胖,建议低强度、持续时间长的运动,如慢跑、游泳。
及时治疗妇科疾病,如多囊卵巢综合征等。
注意经期卫生,房事前后要清洗干净。
参考文献
[1]郎景和.子宫肌瘤的诊治中国专家共识[J].中华妇产科杂志,2017,52(12):793-800.
[2]陈丽娟,李成志.围绝经期子宫肌瘤的治疗现状[J].中国当代医药,2016,23(10):17-20.
[3]谢幸,孔北华,段涛.妇产科学[M].第9版.人民卫生出版社,2018:302-306.
本文出处:https://jk.yebaike.cn/view/628.html

 微信扫一扫
微信扫一扫